
El choque se considera como un proceso patológico agudo y dinámico originado por diversas causas, que se caracteriza por una deficiencia aguda, progresiva y sostenida de la perfusión de los tejidos que conduce a hipoxia celular. Este concepto implica una serie de fenómenos clínicos, hemodinámicos y bioquímicos responsables de la insuficiencia persistente del flujo capilar, con hipoxia tisular generalizada, alteraciones del metabolismo aerobio, desequilibrio acidobásico y destrucción celular.
Desde el punto de vista etiológico se conocen cuatro tipos de choque:
Con base en el carácter dinámico y en las alteraciones que sufre por los diferentes agentes causales, el cuadro primario puede variar, por lo que el estudio hemodinámico se vuelve esencial si se quiere conocer la evolución y las alteraciones hemodinámicas resultantes. La correlación entre la función del miocardio, el volumen sanguíneo y el tono vascular se ha convertido en el pilar fundamental del estudio hemodinámico, ha adquirido mucha importancia en los últimos años y ha dado origen a la clasificación hemodinámica del choque. Para este fin, se utilizan como parámetros el volumen de sangre que bombea el corazón en la unidad de tiempo (gasto cardiaco), el volumen sanguíneo y el tono vascular, para lo cual es necesario medir la resistencia periférica y las alteraciones en el transporte y el consumo de oxígeno por la célula, como resultado de las alteraciones hemodinámicas y de la microcirculación que sufre el niño en estado de choque.
El choque hemodinámico se encuentra dividido en:
No hay mejor demostración de la capacidad de autopreservación que la que ofrece el estado de choque, en la que se observa una evolución de complejos mecanismos de defensas para anular los efectos de la lesión. Estos mecanismos constituyen un sistema de control del organismo, cuya respuesta tiende a anular o corregir lo desviado de lo normal.
El desajuste de cualquier órgano provocará trastornos en otros sistemas, cuyo ajuste se realizará en forma automática. A este fenómeno se le denomina reacción de alarma. A estos mecanismos de defensa Guyton los nombra sistemas de retroalimentación, los cuales hasta cierto límite preservan la funcionalidad de los sistemas vitales; en el momento en que estos sistemas fallan se desarrolla una etapa de gravedad que puede llevar al estado de irreversibilidad a cualquier desviación de lo normal. Estos mecanismos tienen como objetivo fundamental asegurar la oxigenación y la nutrición de la célula por medio de una microcirculación adecuada. La irrigación hística depende de tres factores: una bomba central, volumen sanguíneo adecuado y tono de los vasos. En condiciones normales existe un equilibrio entre estos factores, con una enorme capacidad de adaptación, tanto en condiciones funcionales como de alteración.
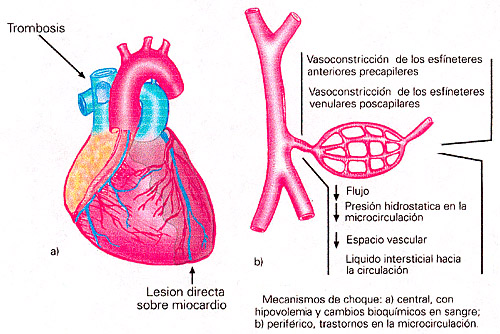
El choque, por tanto, puede deberse a fallas en la bomba central, reducción del volumen circulante o alteraciones del tono vascular. En nuestros pacientes, la causa más común de choque es la hipovolemia por reducción de agua extracelular, en los casos de deshidratación aguda secundaria a gastroenteritis o reducción del volumen circulante por pérdidas sanguíneas (hemorragia), pérdidas del plasma (quemaduras) o secuestro de líquidos. En todos los enfermos la alteración primaria consiste en una reducción del volumen circulante y en la disminución del gasto cardiaco, que se compensa con vasoconstricción periférica en un intento del organismo por mantener la perfusión hística. La causa esencial del choque es el resultado de la incapacidad del corazón para mantener un gasto cardiaco adecuado, aunado a la falta de respuesta periférica apropiada para adaptarse a la reducción del gasto cardiaco; en ambos casos, la consecuencia será la alteración del flujo sanguíneo nutricional, que condicionará hipoxia y lesión hística por cambios metabólicos, como son: alteraciones bioquímicas del metabolismo energético, liberación de aminas vasoactivas, privación de nutrientes, ruptura de lisosomas y coagulación intravascular diseminada. Por tanto, la alteración hemodinámica principal en la microcirculación será la vasoconstricción, la cual está presente y no depende en forma primordial del tipo de choque.
Esta alteración en la microcirculación se inicia con una primera fase de vasoconstricción, que presenta las siguientes características:
Posteriormente, se inicia la fase de expansión del espacio vascular, que determina una disminución de la presión venosa central y del gasto cardiaco, así como disminución del flujo capilar, hipoxia, alteraciones celulares, alteración del metabolismo aerobio, aumento de ácido láctico y acidosis metabólica. La última alteración en la microcirculación es la coagulación intravascular diseminada ocasionada por diversos factores desdencadenantes: toxinas bacterianas, tromboplastina liberada por hemólisis, consumo de los factores de coagulación, oclusión de puentes capialares, aumento de la acidosis, lisis hística y muerte.
Las principales aleraciones celulares son:
Otras características del choque hipovolémico o hipodinámico son: gasto cardiaco bajo, índice cardiaco bajo, taquicardia, tensión arterial baja, aumento de resistencias periféricas, vasoconstricción clínica (cianosis distal y piel marmórea), aumento del transporte de oxígeno y de la diferencia arteriovenosa, hipoxia celular y acidosis metabólica.
En algunas fases del choque séptico en las que no hay pérdida de volumen sanguíneo se ha observado una gran dilatación periférica general o zonificada, por lo que se pierde la relación entre el volumen sanguíneo vascular que ahora está amplificado; al parecer, esta vasodilatación se relaciona con presencia de endotoxinas, liberación de sustancias vasodilatadoras (como histamina y cininas), hipoxia, acidosis y presencia de estimulantes adrenérgicos beta. De hecho, se ha demostrado que en cualquier tipo de choque que evoluciona hacia la gravedad se produce endotoxemia debida a la absorción de endotoxinas de las bacterias "normales" del intestino grueso que han colonizado el íleon, debido a la disminución de la perfusión en este órgano. Estos hallazgos dan las características especiales del choque séptico, que lo distinguen del hipovolémico por presentar vasodilatación, hipertemia, aumento del gasto cardiaco y disminución de la resistencia periférica.
Al aumento del gasto cardiaco constituye una respuesta a las alteraciones producidas por la septicema en el nivel celular y de la microcirculación; por tanto, la falta de correlación entre el descenso de la resistencia periférica y del aumento del gasto cardiaco, con disminución del tono vascular por vasodilatación, es lo que condiciona el estado de choque en estos pacientes.
Los elevados requerimientos circulatorios debido a la acción de las endotoxinas bacterianas en el nivel celular pueden explicarse por los siguientes mecanismos:
Tratamiento del choque hipovolémico por deshidratación
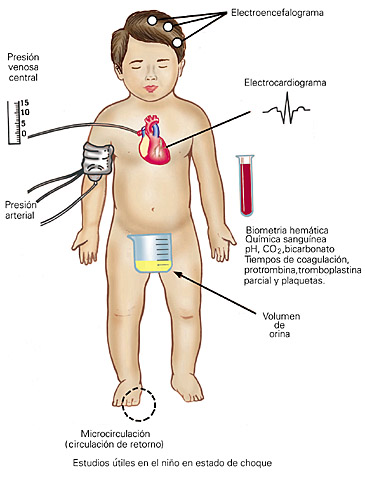
Todo paciente en estado de choque requiere vigilancia estricta que incluye el control cada hora de los siguientes parámetros.
Asimismo, se le deberán practicar los siguientes exámenes en el momento de ingreso:
El tratamiento consiste en corregir la hipovolemia mediante los siguientes procedimientos:
- Con manifestaciones clínicas de acidosis y con base en la cifra de CO2 y el pH, calcular la deficiencia extracelular de bicarbonato y aportar las cantidades necesarias, tomando en cuenta el desequilibrio osmótico.
- Sin manifestaciones clínicas de acidosis y de acuerdo con los resultados de laboratorio, iniciar corrección del desequilibrio osmótico o iónico específico.
Al término de la primera solución, y si el paciente continúa manifestando signos francos de hipovolemia y alteraciones de la microcirculación, se procederá a efectuar las siguientes medidas:
- Hematocrito central y periférico.
- Gasometría (oxigenometría capilar arteriovenosa).
- Electrólitos.
- PH, O2 y CO2.
- Determinación de la cifra de plaquetas.
- Pruebas de coagulación (protrombina, trombina, tromboplastia parcial y factores V y II.
- Firbrinógeno o productos líticos de firbina; prueba de Merskey, TWT (trombowelcotest).
- Radiografía de tórax.
- Presión venosa central.
- Presión arterial.
- Flujo renal.
- Actividad miocárdica (ritmo, tono e intensidad del ruido cardiaco).
Tratamiento del choque hipovolémico por anemia aguda
Las medidas generales y los exámenes de laboratorio serán similares a los del caso de deshidratación.
El tratamiento consiste en:
De acuerdo con la etiología, el estado clínico, la valoración hemodinámica, los resultados de estudio complementarios y las respuestas a la terapéutica, determinar la conducta a seguir. En caso de mejoría, continuar reposición de volumen perdido, con el empleo de soluciones electrolíticas o sangre total. Si el paciente continúa manifestando signos francos de hipovolemia y alteraciones en la microcirculación, se procederá a efectuar los siguientes procedimientos:
Valorar la administración de sangre, plasma, expansores del plasma y soluciones alcalinizantes de acuerdo con:
Hipocoagubilidad.
Hipercoagubilidad.
Determinar el procedimiento medicoquirúrgico por seguir:
Tratamiento de choque séptico
En todo paciente en quien se sospeche la existencia de choque séptico se deberán examinar los siguientes datos:
Los exámenes de laboratorio serán:
Los principales aspectos terapéuticos son:
Corrección de la hipovolemia. La cantidad de líquidos se determinará para cada enfermo en particular de acuerdo con los siguientes datos:
De acuerdo con el desequilibrio osmótico, se aplicarán soluciones electrolíticas, soluciones alcalinizadas, bicarbonato de sodio, etcétera. En términos generales, dicha aplicación se efectuará con base en las consideraciones terapéuticas mencionadas en el tema de choque hipovolémico.
Corregir la infección. Se deberán seleccionar antibióticos que cubran los agentes patógenos más probables que intervienen en la sepsis, generalmente gérmenes grammnegativos, antes de disponer de cultivos y antibiogramas. Por lo tanto, es evidente que ningún antibiótico aislado tiene un espectro lo suficientemente amplio como para cubrir todas las bacterias que pueden participar en el choque séptico, por lo que se recomiendan las siguientes asociaciones ó las de reciente aparición: penicilina-gentamicina; carbenicilina-gentamicina, clindamicina, amikacina o cefalosporinas de tercera generación y quinolonas ante la sospecha de seudomonas. Antes de comenzar cualquier tratamiento con antibióticos se deben obtener muestras para cultivos de sangre, orina, heces y secreciones.
Corregir el daño celular mediante el uso de esteroides. Los efectos benéficos de estos fármacos incluyen vasodilatación general y renal; protección de la arquitectura capilar, de la membrana celular y de los lisosomas. Administrar hidrocortisona en dosis de 50 mg/kg; metilprednisolona en dosis de 15 a 30 mg/kg o el equivalente correspondiente de otros esteroides, cada seis horas.
Verificar el funcionamiento cardiaco. Se recomienda ejercer vigilancia clínica, hemodinámica y electrocardiográfica de la insuficiencia cardiaca. En caso de alteraciones en el ritmo, determinar su origen y la conducta terapéutica para cada enfermo. Si hay insuficiencia usar digoxina en las dosis habituales.
Vigilar signos de insuficiencia respiratoria. De acuerdo con las cifras de PO2 y PCO2 valorar la administración de oxígeno por sonda, en cámara, o respiración asistida por intubación endotraqueal. No olvidar que, de prolongarse más de 48 horas, deberá realizarse traqueotomía o intubación endotraqueal. No administrar oxígeno durante periodos prolongados en concentraciones superiores al 50%, pues resultan nocivas. Se recomienda la utilización de dextrán de bajo peso molecular, pues favorece la circulación del pulmón en el estado de choque.
En el cuadro se muestra el resumen de las principales características del choque séptico.
Esquema terapéutico del choque séptico
|
Causa |
|
|
Hipovolemia |
Líquidos intravenosos en cantidad suficiente y vigilancia de presión venosa central, tensión arterial y gastro cardiaco: expansores del plasma. |
|
Toxiinfección |
Antibióticos por vía intravenosa, locales intestinales. |
|
Endotoxina circulante |
Esteroides en dosis elevadas; plasma fresco. |
|
Vasoconstricción capilar y poscapilar |
Corticosteroides, vasodilatadores, alcalinizantes, oxígeno. |
|
Acidosis |
Alcalinizantes, sustancias amortiguadoras, bicarbonato de sodio. |
|
Insuficiencia cardiaca, edema y plétora. |
Digitálicos de acción rápida, diuréticos osmódicos, bloqueadores tubulares. |
|
Bloqueo de la microcirculación, coagulación intravascular. |
Anticoagulantes, dextrán de bajo peso molecular, fibrinolíticos. |
|
Isquemia y necrosis celular. |
No conocidos hasta ahora.
|