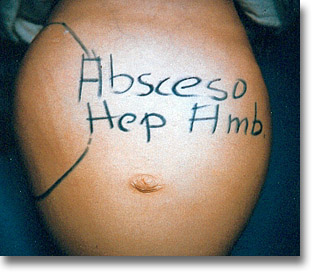
La amibiasis constituye la parasitosis endémica más distribuida en el mundo. El absceso hepático es su complicación frecuente. Antecedentes diarréicos muco-sanguinolentos, masa sub-costal derecha, desnutrición y anorexia.
Las amibiasis constituyen la parasitosis endémica más distribuida en el mundo y uno de los problemas más grandes de la medicina preventiva. Como ya se señaló aproximadamente 27% de la población de México tiene esta parasitosis y 38.5% de los niños infestados ostentas lesiones hepáticas.
El punto de partida del parásito es primeramente intestinal (ciego y región rectosigmoidea), en donde la inflamación, la ulceración y las zonas necróticas le permiten atravesar las paredes entéricas por la acción lítica del protozoario, hasta alcanzar los vasos mesentéricos, con lo cual consigue llegar al hígado.
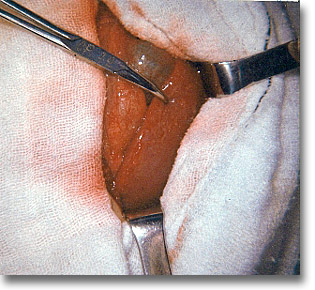
En esta zona se encuentra, además, datos de blandura y fluctuación que es conveniente pintar con colorante, pues será el sitio inicial de la punción. La diaforesis con fiebre moderadas, pero constante, es un signo acompañante habitual del absceso hepático. Algunos datos complementarios incluyen cierto grado de meteorismo, insuficiencia respiratoria y tinte subictérico.
El estado general del paciente es malo y empeora paulatinamente si no se aplica el tratamiento apropiado. El recuento globular practicado al ingreso denota una discreta anemia con cifras variables entre 7 y 11 g/100 ml y una leucocitosis por encima de 12 000 con franca neutrofilia; no obstante en los casos supuestos de contaminación secundaria es posible hallar cifras mayores que llegan a alcanzar hasta 27 000 leucocitos por milímetro cúbico.
Las pruebas de funcionamiento hepático, como la de la turbidez del timol, el cefalincolesterol y las transaminasas oxalacética y pirúvica no señalan alteraciones significativas sino en unos cuantos casos particulares, pese a que la cavidad purulenta aloja gran colección líquida.
La coproparasitoscopia en heces recién emitidas y obtenidas directamente del intestino por medio de pipeta o de cucharilla en aproximadamente 35 pacientes, demostró la presencia del protozocario en 23 casos. El hepatogamagrama es útil cuando existe duda diagnóstica entre un absceso y un tumor, o bien, dos o más abscesos aún no drenados por desconocer su situación real. Los defectos de captación observados en diferentes sitios dan la clave de su localización con miras al tratamiento quirúrgico.
La endoscopia rectosigmoidea es útil en niños con antecedentes recientes de cuadro disentérico, tanto para valorar la extensión del sitio enteral afectado y su grado evolutivo como en la toma de productos para investigación del parásito.
El estudio fluoroscópico y radiográfico es el examen habitual que brinda mayor ayuda diagnóstica. Por medio de fluoroscopia se revelará la disminución o la ausencia de movilidad diafragmática y por las placas radiográficas anteroposterior y laterales se obtendrá el dato de crecimiento de la víscera hepática y la elevación de la cúpula diafragmática derecha. En ocasiones, el absceso se puede reconocer en pleno parénquima hepático con una sombra aérea en su interior. La inyección de aire aprovechando la punción, es un procedimiento que no se practica sistemáticamente ante el temor del aeroembolismo citado por algunos autores.
Las complicaciones que ocasiona el absceso hepático son varias y dependen fundamentalmente de su ruptura hacia las cavidades pleural, pericárdica, abdominogástrica e intestinal
|
La amibiasis constituye la parasitosis endémica más distribuida en el mundo. El absceso hepático es su complicación frecuente. Antecedentes diarréicos muco-sanguinolentos, masa sub-costal derecha, desnutrición y anorexia. |

|

|
Después de intercomunicar las "conejeras" se aspira en todas direcciones, acusiosamente, todo su contenido. Una o dos sondas de drenaje son dejadas por contraabertura. |
|
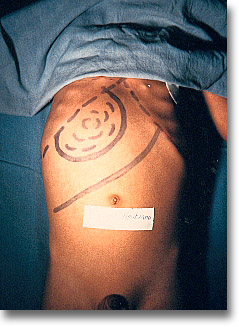
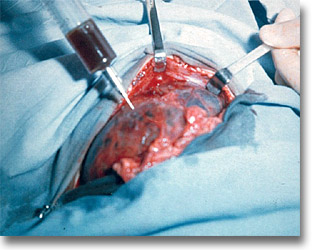
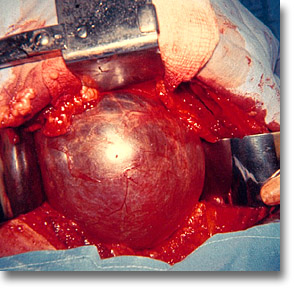
Hepatomegalia que muestra una tumoración blanduja y dolorosa característica del absceso amibiano. En los casos manejados medicamente en los que persiste el abombamiento subcostal derecho se impone el drenaje a ciclo abierto (¡no punciones!). |
|
|
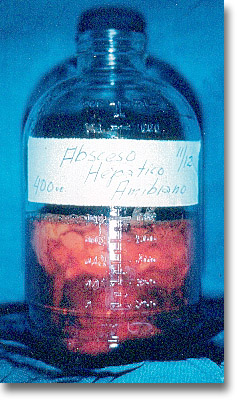
En la infancia, en estos casos próximos a reventarse, se practica la cirugía a cielo abierto y se olvidan las punciones. El líquido aspirado es mezcla de amarillo y rojo tendiendo al "achocolatado". Absceso mixto. |
|
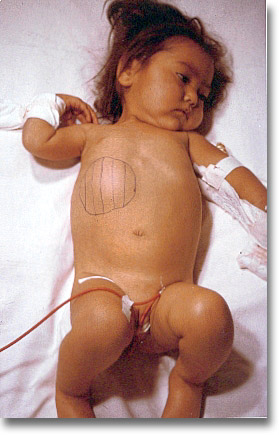
Los tejidos fofos de la desnutrición crónica con predominio hidrocarbonado y el abombamiento de la zona de proyección hepática hablan a favor del absceso amibiano. En el preoperatorio es conveniente el antibiótico de amplio espectro, el metronidazol y/o la emetina. |
|
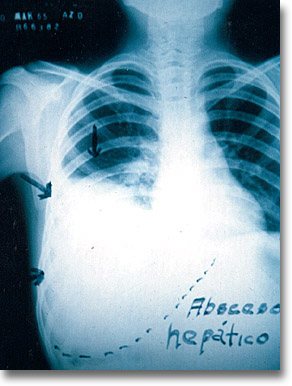
|
Empiema. Las pleuropatías infantiles más comunes son las empiemas. Habitualmente proviene de una infectoinfestación que se propaga de los órganos vecinos (neumonía, amibiasis, broncoectasias, abscesos pulmonares, tuberculosis, micosis, etc.) Horas antes fue tomada esta radiografía en la que el empiema amibiano, aún pequeño, se desbordara a pleura masivamente. |
|
Hepatograma. Útil en el diagnóstico diferencial entre abscesos y tumor. El defecto de la captación es en la porción baja e izquierda. |
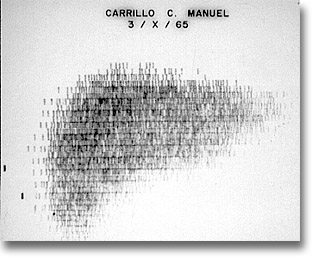
|
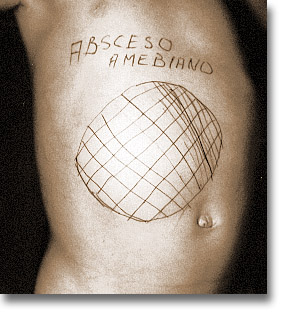
|
Según que la invasión sea predominante en alguno de los lóbulos, la tumoración dolorosa será manifiesta en algunos sitios de la proyección del gran absceso. |
|
Hepatograma lateral. Absceso en lóbulo izquierdo que es común para el absceso amibiano. |
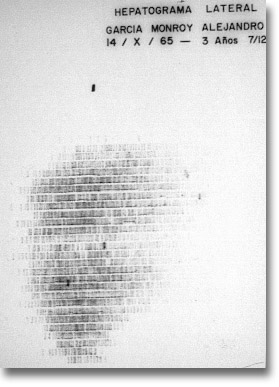
|
|
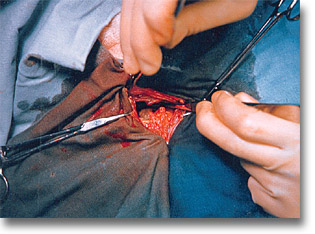
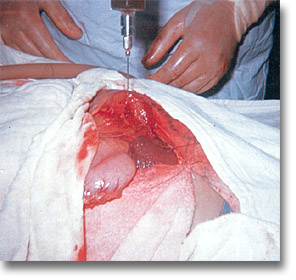
Es necesario disecar y debridar la boca adherente del absceso próximo a abrirse, separar bien sus bordes, para proceder a la aspiración de los lóculos. |
|
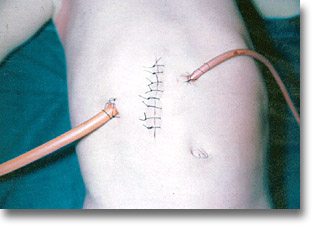
La incisión para o transrectal derecha en los grandes abscesos es útil. Dos sondas de Nelaton, sacadas por contraabertura, derecha e izquierda, serán necesarias para el buen drenaje. |
|
|
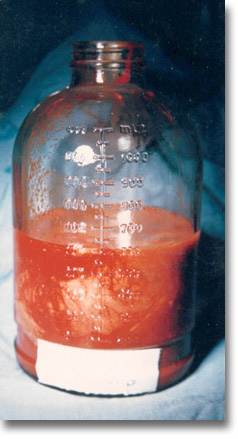
El pus con frecuencia tiene el aspecto del producido por el estafilococo dorado y no del descrito como achocolatado en los casos de abscesos mixtos. |
|
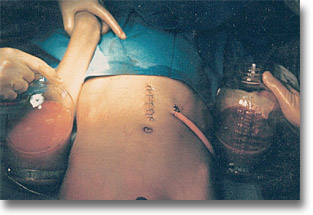
Cuando el absceso amenace con abrirse a cavidades, ostente una gran prominencia con su lógico gran contenido, la laparotomía media supraumbilical y el drenaje por contraabertura están indicados. |
|
|
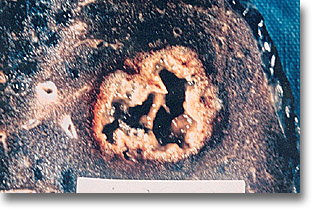
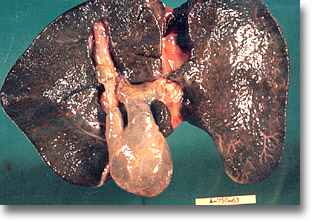
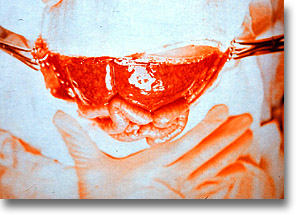
Absceso hepático amibiano. Espécimen postmortem. Telones fribrinopurulentos que es necesario destruir y aspirar. Hay microabscesos. La amiba no respeta cavidad alguna. |
|
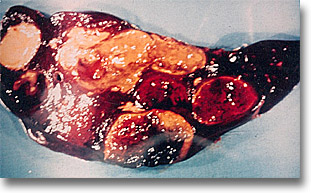
Abscesos amibianos múltiples. Espécimen postmortem. Por ello la cirugía a cielo abierto es indispensable con el propósito de romper las conejeras y lograr aspirar el pus lo más posible que están repartidos en varias cavidades. |
|
|
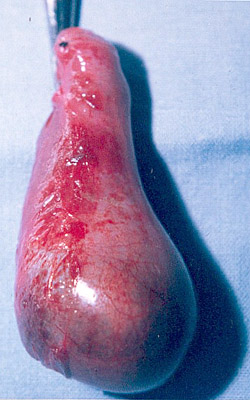
Vesícula biliar grande, edematosa y de paredes gruesas de la colecistitis aguda en una niña de 10 años. ¿Cirugía laparoscópica? Las colecistopatías en la infancia, se manifiestan por dispepsias, vómitos, malestares dolorosos y ocasionalmente subictericias. |
|
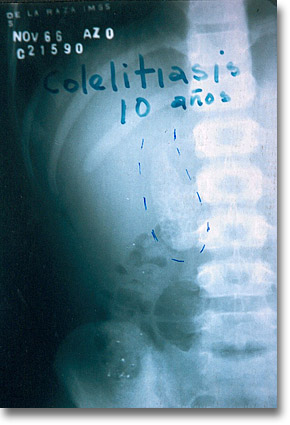
Las colecistopatías infantiles aunque no son problemas de la práctica diaria, se deben sospechar en todo niño con dolor crónico in situ y con transtornos digestivos variables. Colecistografía oral que muestra vesícula llena de imágenes radiotransparentes (litiasis múltiple). |
|
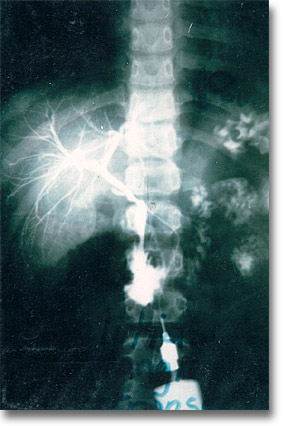
|
Colangiografía transoperatoria para descartar enclavamiento litiásico en canales. No existen. |
|
El síndrome de colasco por reabsorción masiva de bilis en la perforación de vías biliares es infrecuente. La colelitiasis lo es menos. Vesícula extirpada en niño de 8 años llena de cálculos. |
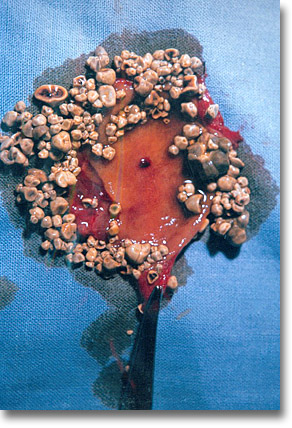
|
Los conductos hepáticos y el colédoco se originan de una división de la evaginación del tubo intestinal en el lado cefálico del saco vitelino, mientras que la vesícula biliar y el conducto cístico lo hacen de su porción caudal. En el momento en que se empiezan a formar los lóbulos hepáticos, se desarrollan de manera secundaria los conductos biliares intrahepáticos. En una fase de su desarrollo embrionario, dichas formaciones permanecen como cordones sólidos que posteriormente se recanalizan y se hacen permeables. Cualquier defecto organogénico durante esa etapa embrionaria ocasionará q ue los lóbulos hepáticos no se desarrollen normalmente, lo que producirá atresia biliar intrahepática o que las vías biliares extrahepáticas no se recanalicen, con la subsecuente estenosis o atresia.
Actualmente la etiología de estos procesos es objeto de grandes controversias y los conceptos tradicionales están en duda. La rara asociación de atresia de vías biliares con otras malformaciones, la iniciación del cuadro clínico después del periodo neonatal inmediato, la rareza de atresia de vías biliares en fetos o autopsias de neonatos y la falta de asociación con atresia del conducto pancreático ponen en duda que dicho padecimiento se deba exclusivamente a una falla en el desarrollo de las vías biliares.
El recién nacido con atresia de vías biliares puede tener el color de sus mucosas y su piel, que en nada difieren del color de uno sano. La ictericia, signo dominante en este padecimiento, se inicia a partir de la primera o segunda semanas de vida con aumento gradual diario hasta adquirir particular amarilloverdoso característico. En ocasiones, se observan discretas obstrucciones de los conductos biliares en edades posteriores, en las que los cuadros clínicos de subictericia se presentan por brotes. El meconio en los primeros días exhibe caracteres normales para irse decolorando poco a poco hasta que la acolia le imprime aspecto de mastique. El color amarillento claro de las heces confunde al personal de enfermería en los primeros días y es motivado por el desprendimiento del epitelio impregnado de pigmentos biliares. La coluria completa al síndrome ictérico y la orina se mantiene amarilla oscura en todo el curso del padecimiento. A las pocas semanas, el borde hepático sobresale, se siente duro y puede aparecer cierto grado de esplenomegalia y ascitis, según el grado de hipertensión portal consecutivo al proceso cirrótico biliar. Todo intento para apresurar el diagnóstico se realiza antes de los dos meses para evitar, en los casos en que exista posibilidad terapéutica, la irreversibilidad del daño hepático y su repercusión gastrointestinal, portal, hematológica e inmunológica.
Desde 1973 se empezaron a utilizar sistemáticamente los radioisótopos para el diagnóstico de la atresia de vías biliares. El procedimiento consiste en inyectar por vía intravenosa aproximadamente 50 microcuries (mCi) de rosa de bengala marcado con yodo 131 (I131) y analizar cada 24 horas las fmuestras de orina y de materia fecl; al mismo tiempo se practica gammagrafía a los 30 minutos, a las dos horas, a las 24 horas y a las 48 horas; se debe tener mucho cuidado con la correcta separación de las muestras, cuya contaminación pudiera invalidar los resultados. En cuanto al porcentaje de excreción por orina y materia fecal, se acepta que para una eliminación de más de 4%, los conductos biliares son permeables, entre el 1% y 4% la obstrucción pudiera ser parcial y menos del 1% definitivamente indicará atresia de vías biliares. A su vez, la interpretación e la gammagrafia se basa en el hecho de que, en los niños normales, entre 20 minutos y dos horas los productos radiactivos aparecen en los intestinos; a las 24 horas la radiactividad casi debe haber desaparecido en hígado e intestinos, pero en cambio pudiera estar presente en riñones, tiroides y vejiga. Si no hay radiactividad, seguramente habrá obstrucción total o parcial de vías biliares.
La investigación de bilirrubinas en el suero varía entre 10 y 35 mg por 100 ml y la reacción de Van Den Bergh es positiva directa por participación de la bilirrubina conjugada. La investigación de pigmentos biliares en materias fecales y la dosificación del urobilinógeno en la orina resultan negativas. Las demás pruebas de funcionamiento hepático no coadyuvan en el diagnóstico diferencial.
La investigación hematológica descubre un grado moderado de anemia y prolongación de los tiempos de coagulación, sangrado y protrombina. Actualmente se están utilizando los radioisótopos para el diagnóstico de esta alteración. Por lo común se emplea la determinación de la excreción de rosa de bengala marcado con I131 en materia fecal de 48 horas. Si está ausente habrá atresia.
El diagnóstico diferencial se establece con hiperblirrubinemias, ictericia hemolítica, defecto ensimático, defecto o lesión de célula hepática y obstrucción de los conductos excretorios (McNee).
La destrucción de glóbulos rojos produce hemólisis e hiperbilirrubinemia, principalmente en el recién nacido, por incompatibilidad antígeno-anticuerpo entre los grupos sanguíneos de la madre y el feto, particularmente de los sistemas Rh y ABO, lo que puede comprobarse fácilmente por: a) la certificación de los grupos sanguíneos de la pareja y de aglutininas maternas; b) la prueba de Coombs directa positiva; c) las cifras bajas de hemoglobina y de hematocrito, y d) la reticulocitosis y la presencia de blastos. Esta destrucción exagerada de eritrocitos puede taponar el árbol biliar por los pigmentos que no se eliminan de la corriente sanguínea y motivar una obstrucción intermitente, en la cual la acolia, la coluria y la ictericia son cambiantes.
La ictericia fisiológica del recién nacido, originada por deficiencia enzimática de la glucoroniltransferasa hepática, es pasajera y tiende a remitir en el curso de la primera semana. Las deficiencias enzimáticas permanentes, como en la ictericia congénita familiar no hemolítica (Crigler-Najjar), producen un aumento de bilirrubina indirecta.
La lesión de la célula hepática por agentes tóxicos, anóxicos o infecciosos, y especialmente por la hepatitis neonatal, en que las cifras de bilirrubina conjugada se elevan, invitará a hacer una serie de cuantificaciones de diversas enzimas (transaminasa glutámica pirúvica, transaminasa glutámica oxalacética, fosfatasa alacalina, arginasa, leucinoaminopeptidasa), así como a practicar pruebas como la de cefalina, colesterol, timol, sulfofenolftaleína que, como ya se mencionó, son de un valor dudoso y relativo en el diagnóstico diferencial con la atresia de vías biliares. Han encontrado posibilidades diagnósticas con el empleo de pruebas con la arginasa, la leucinoaminopeptidasa, la bromosulftaleína y la prueba de respuesta a los esteroides. Los estudios de biopsia hepática utilizando un fragmento de hígado durante la laparotomía a los tomados por punción-biopsia muchas veces confunden debido a la diversidad de imágenes histopatológicas que pueden obtenerse en ambos padecimientos. La atresia de vías biliares podrá descartarse si en un niño con ictericia se encuentran los datos juzgados como característicos en el estudio histopatológico (células gigantes multinucleadas, deesorganización de la estructura hepática, inflamación y degenarión celular, éstasis biliar intracitoplásmica, etcétera) de los niños afectados de hepatitis neonatal.
Entre los padecimientos obstructivos que se deben considerar en el diagnóstico diferencial con la atresia de vías biliares, se encuentra el llamado síndrome de bilis espesa. En este caso, los hallazgos de laboratorio son similares, aunque de menor grado al discurrir del tiempo y la clínica, y muestran cierta intermitencia en los signos del síndrome ictérico; en ocasiones, la acolia se hace menos manifiesta y aparece cierta coloración amarillenta de la evacuación en los informes diarios de la enfermera.
Aunque los resultados inciertos, y cuando no se cuente con los medios propicios, es conveniente efectuar la prueba médica terapéutica, que consiste en introducir en el pequeño una sonda hasta el duodeno, a través de la cual se suministran sales biliares (Desicol, cápsulas 0.325 de bilis de cerdo disecada, equivalente a 1/5 de cápsula cada 24 h) con el propósito de obtener flujo biliar por la sonda duodenal y lograr la desaparición de la acolia. Si la diarrea es considerable se necesitará suspender el medicamento, y si no se obtiene un flujo biliar al cabo de una a dos semanas, es posible que no se obtenga resultado positivo alguno al proseguir con su uso.
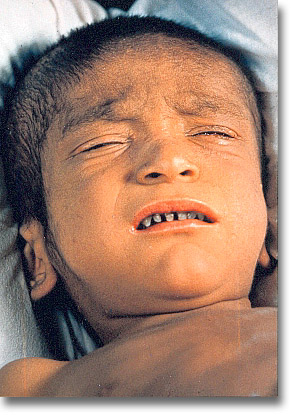
|
Kernicterus. La bilirrubina impregna el cerebro (núcleos caudados). Tez amarilla congo-aceituna. Acolia. Urobilinuria. Secuelas tardías de la atresia de vías biliares insuficientemente reparada. Aterosis, sordera, espasticidad y muerte. |
|
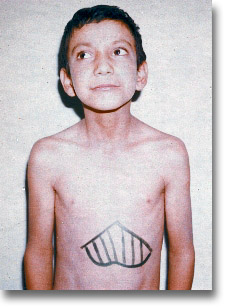
Hígado cirrótico. De las ictericias obstructivas del recién nacido, las más comunes son las producidas por atresia intrahepática o por atresia de vías biliares extrahepáticas. La hepatomegalia, su dureza y el color verde obscuro lo confirman. ¿Portoenterostomía de Kasai? |

|
Durante años se efectuó la derivación biliar mediante la técnica de exteriorización de sonda multiperforada, partiendo del hígado y atravesando el yeyuno. Hace 15 años Kasai describió una técnica un tanto similar (derivaciones biliointestinales en adultos, de Muñoz K. Y Quijano N.), la cual ha sufrido modificaciones en manos de diversos cirujanos, que incluyen la enterostomía biliar inicial (Sawaguchi) y la enterostomía de los cilindros (Suruga).
La enterostomía biliar persigue dos fines: evitar la colangitis ascendente como causa principal de muerte en estos pacientes y valorar la producción posoperatoria de bilis.
Se estima que sólo 5% de los lactantes ictéricos en quienes se efectúa exploración quirúrgica tineen una lesión accesible a la cirugía. No obstante han aparecido publicaciones posnecropsia de diferentes anomalías que no se pudieron reconocer por la laparotomía y que eran susceptibles de correción quirúrgica, razón suficiente para intentar cualquier recurso que pueda ser de utilidad al niño, como la fístula biliar externa o la interna (Sterling), la colangioyeyunostomía con hepatectomía parcial (Longmire y Sanford), el trasplante del conducto dentro de la parte sublingual de la cavidad bucal (Suruga y Nagashima).

Relación ductales biliopancreáticas
Exploración en caso de atresia de vías biliares: a) Trazo de una incisión transversal, ligeramente oblicua, de arriba a abajo y de derecha a izquierda, que discurre desde la región subcostal media hasta l costal derecha. b) Investigación de posibles remanentes biliares por medio de aspiración-distención. c) Si existe la posibilidad, se realizará anastomosis. d) Conductos biliares atrésicos. e) En este caso covendrá efectuar una "Y" de Roux transmesocólica, cuyo extremo distal se fijará a la cápsula de Glison y al parénquima hepático; aquí quedará situada la rama corta transversal de la sonda en "T" multiperforada, cuyo extremo largo se exteriorizará hasta piel por transfixión hepática, pasando por el hilio.*
Dilataciones, quistes y neoplasias

|
Dilatación quística del colédoco en un neonato postmortem. Hígado cirrótico. Páncreas endurecido. Hay precozmente ictericia, inquietud, fiebre y tumor. ¿Laparoscopía? |
|
Quiste congénito del colédoco en una colangiografía transoperatoria en la que se observa el paso del material de contraste a una gran cavidad de aspecto cerebroide. |
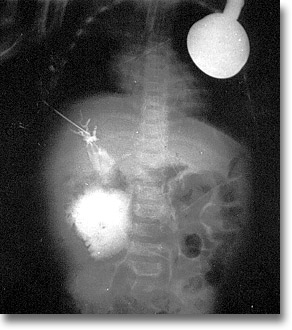
|
|
Dilatación idiopática del colédoco. Su gran contenido lo mantiene a tensión. Etiología aún incierta. Tipo I: dilatación quística del colédoco; tipo II: dilatación diverticular del conducto biliar común; y tipo III: quistes intraduodenales. |
|
Dilatación idiopática del colédoco a la cual se extrajo gran parte de su contenido antes de procederse a la anastomosis en "Y" de Roux. |
|
|
Quiste de colédoco. Espécimen postmortem que denota una cirrosis avanzada. |
|
Subictericia y hepatomegalia en un niño de 11 años con estenosis de vías biliares. Caso similar pero con dilatación de vías biliares intrahepáticas, comprobada por sonografía, nos haría pensar en el raro caso del síndrome de Caroli. |
|
|
Microabscesos areolares múltiples consecutivos a una septicopioemía por una peritonitis primaria. Concomitancia de la larva migrans visceral (hepática) pos ascáris o toxocara canis. Eosinofilia. |
|
Quiste hepático multilocular, cuya exéresis total es posible. |
|
|
Microabscesos hepáticos injertados en un caso de retículoendoteliosis (Gaucher) al que se le practicaba esplenectomía. |
|
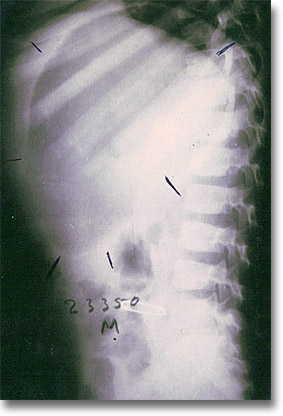
Quiste hepático. La radiografía lateral muestra una bola semitranslúcida que empuja los órganos aledaños. |
|

|
Gran adenoma hepático. Pieza postmortem. Estructuras hepáticas borradas, envueltas en una cápsula. (Hepatoadenoma, colangioadenoma, colangioadenohepatoma). |
|
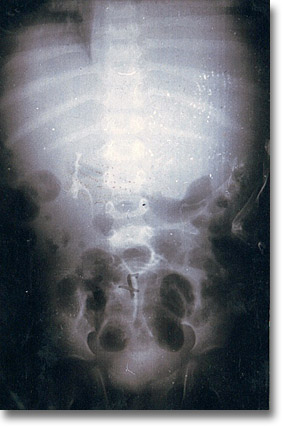
Adenoma hepático. La urografía excretora, comúnmente usada en el síndrome de ocupación intrabdominal delimita la hepatomegalia. El hepatograma, la venocavografía y la arteriografía pueden ser de rutina en ciertos casos. |
|
|
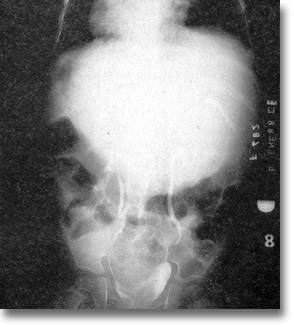
Urografía excretora en donde se observa buena eliminación del medio de contraste y hepatomegalia; la biopsia reveló adenoma hepático. |
|
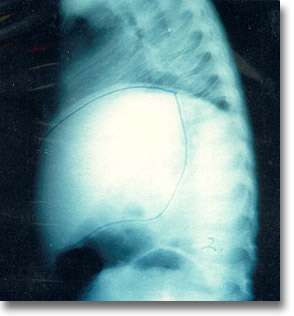
Hepatoblastoma. La radiografía simple y lateral denota una gran masa ocupativa con rechazo de las vísceras cercanas. Hepatectomía del lóbulo afectado. Radioterapia, quimioterapia. |
|
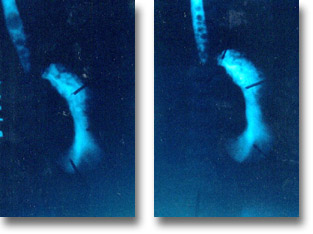
Hepatoblastoma. El tránsito esófago-gastrointestinal, muestra al estómago rechazado a la izquierda. Las neoplasias hepáticas suelen manifestarse antes de los dos años de vida. Hemiabdomen superior abombado, red venosa colateral, edema y ascitis. |
|
|
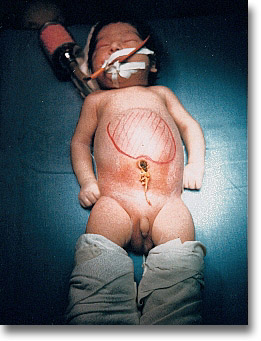
Hamartoma hepático en un neonato. Por desgracia pocos tumores hepáticos son radiosensibles. La quimioterapia actúa favorablemente en muy pocos casos. |
|
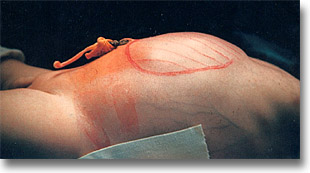
Hamartoma hepático. Vista lateral que muestra el abombamiento y la circulación venosa colateral. Los angiogramas del hígado se pueden efectuar por cateterismo retrógrado del tronco celiáco, por la arteria femoral y por venocavogramas inferiores. |
|
|
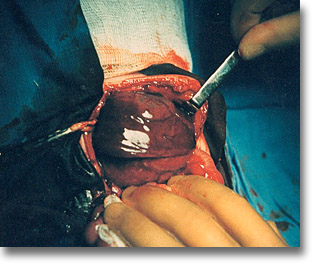
Gran Hamartoma mesenquimatoso que hizo imposible su exéresis por ocupar casi todo el hígado. Nótese el abrillantamiento vinoso de todo el tumor. |
|
Carcinoma hepático. Suele manifestarse antes de los 4 años: abombamiento, red venosa visible, ictericia, edema parietal y ascitis. Masa tumoral en un tránsito opaco. |

|
|
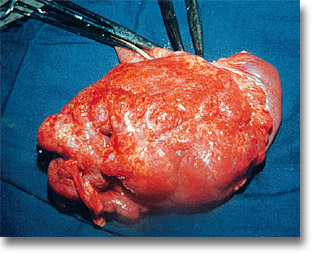
Carcinoma hepatocelular invasivo con proliferaciones periféricas y aspecto cerebroide. Pieza posquirúrgica. En orden de frecuencia decreciente se presentan en lóbulo derecho, ambos lóbulos y lóbulo izquierdo (masivos, nodulares o difusos). |
|
Rechazamiento del estómago hacia la izquierda y del colon transverso hacia abajo por carcinoma hepático. Neoplasia más comúnmente entre los japoneses, chinos, bantúes, filipinos e indios, que entre nosotros. |
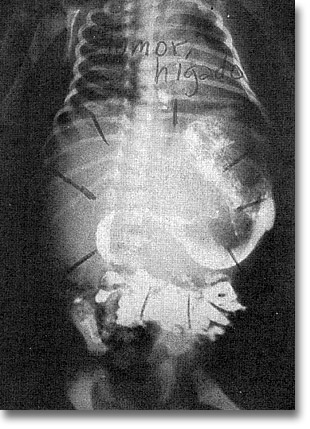
|
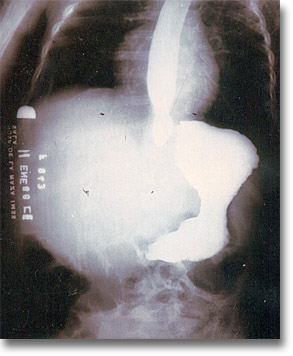
|
Carcinoma embrionario. Estómago lleno de bario comprimido por gran hepatomegalia debida a su carcinoma embrionario , el que junto con el hepatoblastoma son de los tumores hepáticos más malignos. La radioterapia y la quimioterapia son infructuosos en el pre y en el posoperatorio. |
|
Carcinoma embrionario. Nótese la ictericia intensa y la obstrucción portal. Punciones pleurales y abdominales (derrame, ascitis, biopsia). |
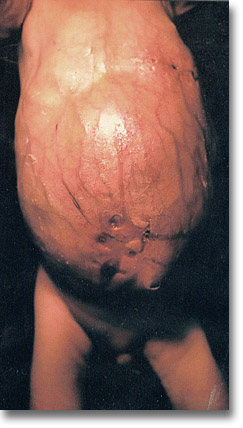
|
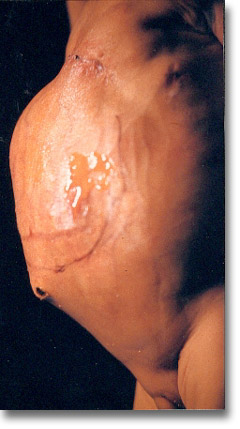
|
Vista lateral del carcinoma embrionario. Hepatoblastoma. Gran comba abdominal, ictericia intensa y aumento en la red venosa colateral. Pronóstico muy grave. |