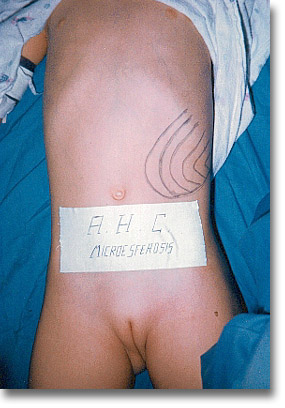
Esplenomegalia en una anemia hemolítica. Dentro del grupo heterógeno (eliptosis, células en hoz, la hereditaria no esferocítica, etc.) sin hiperesplenismo la esplenectomía es de resultados dudosos.
Dentro de los trastornos hematológicos las anemias constituyen alteraciones que se deben considerar en todo acto quirúrgico. La anemia del paciente desnutrido y del parasitado es tan común en nuestro medio que se entremezcla con la multiplicidad etiológica de otras anemias y dificulta el diagnóstico preciso. Por otra parte, dentro de la enfermedad hemorragípara, en la cual por traumatismos mínimos se desencadenan extravasaciones sanguíneas, las púrpuras ocupan un lugar primordial.
En el fino balance entre la formación y la destrucción de elementos celulares, el bazo interviene destruyendo las células sanguíneas degeneradas y estancadas en los sinusoides; además, en colaboración con el resto del reticuloenotelio, participa en el fenómeno de la fagocitosis, en la formación de linfocitos, monocitos y eritrocitos y como un reservorio de sangre para los momentos de urgencia, funciones que se han aclarado parcialmente en pacientes esplenectomizados.
La experiencia ha demostrado que la extirpación del bazo resulta necesaria en dichas alteraciones y permanece aún incierta en otras hematopatías, pero si bien es cierto que este órgano no es indispensable para la vida, también es verdad que su ausencia ocasiona anemia pasajera, aumento de la resistencia de los eritrocitos a la solución salina hipotónica, posible disminución del factor estimulante de la médula ósea, aumento de las pérdidas de hierro, proliferación de las células el sistema reticuloendotelial, disminución de la excreción de pigmentos biliares, elevación del nivel de trombocitos durante un tiempo y retraso en la hiperplasia de la médula ósea. Estas funciones contribuyen a indicar la extirpación del baso enciertos procesos patológicos.
El pediatra y el hematólogo, con frecuencia solicitan al cirujano pediatra para evaluar la posibilidad de una esplenectomía que pudiera curar al pequeño de su anemia hemolítica o de su púrpura, disminuir su factor hipertensivo por obstrucción porta, aminorar su hiperesplenismo o eliminar una masa intraorgánica; otras veces, el cirujano tiene que dedicarse directamente al problema en casos de traumatismo abdominal en que se supone ruptura de dicho órgano.
|
Esplenomegalia en una anemia hemolítica. Dentro del grupo heterógeno (eliptosis, células en hoz, la hereditaria no esferocítica, etc.) sin hiperesplenismo la esplenectomía es de resultados dudosos. |

|
|
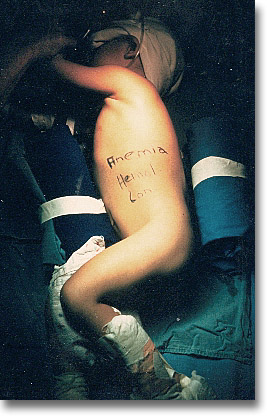
Anemia hemolítica congénita o familiar. Palidez y crisis hemolíticas con deterioro pondoestatural. Bazo palpable o no. En estos casos de frecuentes crisis anemizantes, la esplenectomía suele ayudar. |
|
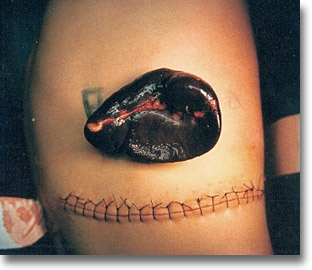
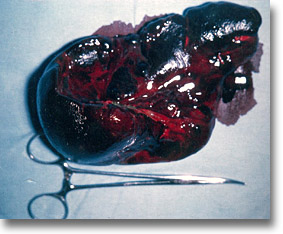
Bazo de anemia hemolítica, duro, negruzco. El estudio de sangre periférica de control y de la médula ósea mostraron mejorías significativas. |
|
La enfermedad hemorragípara tiene como denominador común un defecto en la hemostasia. Para que ésta sea posible se necesita la participación de los factores de la coagulación, de las plaquetas y de los capilares. Hay diversas circunstancias de tipo alérgico, inmunológico (pasivas o activas), infeccioso, parasitario, tóxico, nutritivo y congénito que son capaces de desencadenar el cuadro hemorragíparo; sin embargo, el síndrome purpúrico, principalmente ocupará la atención del cirujano. La púrpura no trmbocitopénica (como la de Henoch-Shölein), la del síndrome de Waterhouse Friederischen y la ocasionada por agentes químicos o avitaminosis le interesarán al cirujano sólo en el diagnóstico diferencial, pero las púrpuras trombocitopénicas (idiopátics, congénitas o secundarias) se situarán en primer lugar en la valoración quirúrgica.
|
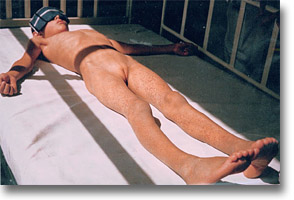
Las petequias generalizadas en las púrpuras trombocitopénicas idiopáticas son hallazgos constantes, que invitan a estudios hematológicos exhaustivos. |
|
Nótese los hematomas en cara y piernas. Los "moretes" de repetición exigen un estudio hematológico completo. |
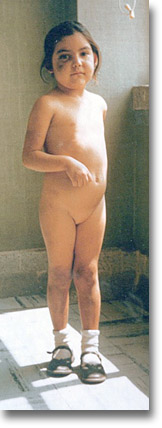
|
Púrpura trombocitopénica idiopática
La púrpura trombocitopénica idiopática se manifiesta por una tendencia a la hemorragia. En la piel aparecen equimosis y petequias sin causa ostensible; en cavidades se producen epistaxis constantes y, en ocasiones se presenta sangrado del tubo digestivo, de los riñones y del sistema nervioso central. El estudio de la sangre periférica muestra invariablemente cifras bajas de trombocitos, que fluctúan entre 50 000 y 150 000, aunque en ocasiones existen mayores extremos; el tiempo de sangrado aumenta, hay hemorragias petequiales siempre después del torniquete, y el estudio de la médula ósea, que debe ser sistemático para el diagnóstico diferencial, no muestra un patrón definido. Es conveniente recordar que la púrpura trombocitopénica secundaria, de diversos grados, es la más frecuente en la consulta externa de las instituciones médicas de México debido a envenenamientos, infecciones, aplasia y leucemias. Muchas veces queda la duda de si la púrpura es idiopática, o bien, si es aguda o crónica. Las púrpuras que ceden después de un episodio de meses y se controlan durante largo tiempo sin repetir se catalogan como agudas, mientras que las que manifiestan cifras trombocitopénicas persistentemente bajas, con periodos de remisión parcial muy cortos, se clasifican como crónicas. Ante la duda de si una púrpura es idiopática o secundaria, se debe realizar esplenectomía cuando las hemorragias continúan a pesar del tratamiento con esteroides u hormona adrenocorticotrópica (ACTH) vigilado durante meses o años, en el que la yatrogénesis indique la utilidad paliativa de la extirpación.
Reticuloendoteliosis y lipidosis
Cualquier enfermedad que curse con esplenomegalia debe ser motivo de interés para el cirujano pediatra. Un bazo grande que ocupe gran parte de la cavidad abdominal de un niño producirá, por sí mismo, una serie de trastornos respiratorios, digestivos y circulatorios, además de los propios del padecimiento motivo de la esplenomegalia. No es menos importante el hecho de que los familiares y los médicos se preocupen por el órgano crecido; ésta es una de las razones por la cual en tales casos se practica esplenectomía. Dentro de este grupo de padecimientos, la enfermedad de Gaucher es representativa y se debe a causas inciertas hasta el momento. Esta enfermedad se manifiesta por acúmulo de kerasina en bazo, hígado y ganglios, consecutivamente a un trastorno del metabolismo de los cerebrócidos, en el que la esplenomegalia es un signo dominante al que suelen acompañarse retardo pondoestatural, distensión abdominal, anorexia marcada, astenia física y mental e hiperesplenismo secundario.
Los datos radiológicos ilustrarán sobre focos de destrucción ósea y la biopsia de hígado y bazo mostrará las grandes células lipoídicas de Gaucher.
Otras de las llamadas lipidosis, como el padecimiento del Niemannn-Pick, la enfermedad de Tay-Sachs y la xantomatosis, y de los reticuloendoteliosis o histiocitosis, como los síndromes de Hand-Schüller, Leterer-Siew y granuloma eosinófilo pueden producir esplenomegalia de consideración e hiperesplenismo, que se deberán tratar parcialmente mediante esplenectomía.
En la histiocitosis hay un factor genético; la quimioterapia, la radioterapia y la corticoterapia han mejorado el pronóstico.
El hiperesplenismo puede ser idiopático, o primario, y secundario. Como causas de este último podrían citarse: esplenomegalia congestiva consecutiva a hipertensión portal, reticuloendoteliosis, histoplasmosis, lipidosis, enfermedad de Hodgking, sarcoide de Boeck y ciertas infecciones. En el caso del hiperesplenismo idiopático que actúa principalmente sobre alguna forma hematológica, están las causas ya descritas, como púrpura trombocitopénica idiopática (baja de plaquetas), anemia hemolítica congénita (baja de eritrocitos), neutropenia esplénica primaria. Estas dos últimas son bastanters raras y pueden mezclarse ante el hematólogo y producir pancitopenia trombocitopénica secundaria.
Los cuadros de hiperesplenismo se confunden clínicamente con las alteraciones que los producen, a tal grado que en la práctica parece no existir la forma idiopática, pero no por ello se excluyen del recurso de la esplenectomía (con objeto de mejorar su pronóstico a corto o largo plazos), cuyo menor resultado se observa en la púrpura trombocitopénica idiopática y en la anemia congénita familiar; además, también es favorable en las enfermedades incluidas como hiperesplenismo secundario.
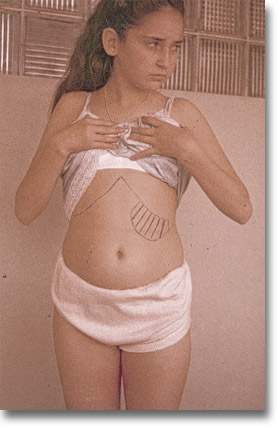
|
Esplenomegalia permanente en el caso de púrpura tratada con esteroides y ACTH. |
|
Púrpura trombacitopenica idiopática. El niño de la izquierda con esteroides. Esplenomegalias. La enfermedad hemorragípara tiene como denominador común un defecto en la hemostasia. Equimosis, petequias, epistaxis y cifras bajas de trombocitos son características. |
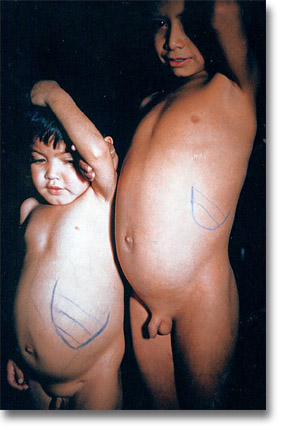
|
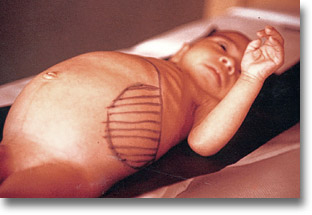
|
Hiperesplenismo (idiopático, primario o secundario) presente en hipertensión portal, reticuloendoteliosis, histoplasmosis, lipidosis, Hodgking, sarcoide de Boeck, ciertas infecciones en donde las esplenectomía podría resultar favorable. |
|
Bazo extirpado por el hiperesplenismo de una reticuloendoteliosis. La esplenectomía mejora los trastornos digestivos, respiratorios y circulatorios (Niemann-Pick, Tay-Sachs, Hand-Schüller, Leterer-Siew y otros). |
|
|
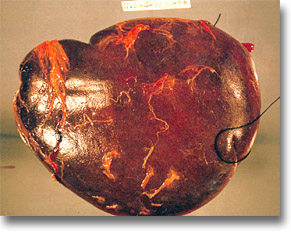
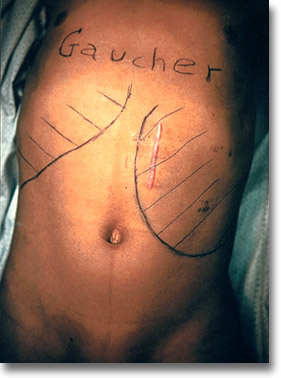
Gran esplenomegalia y hepatomegalia en el Gaucher (Kerasina, cerebrosidos) con hiperesplenismo secundario. Cicatriz de biopsia de hígado y de bazo. |
|
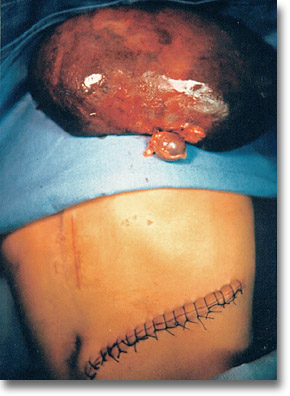
Gaucher. Eplenectomía. Presencia de bazos aberrantes que en estas intervensiones siempre deben buscarse. |
|
|
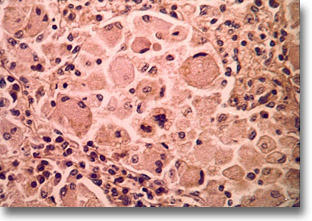
Bazo. Células reticuloendoteliales típicas de la enfermedad de Gaucher; tienen límites precisos, citoplasma abundante y núcleo exéntrico y pequeño. |
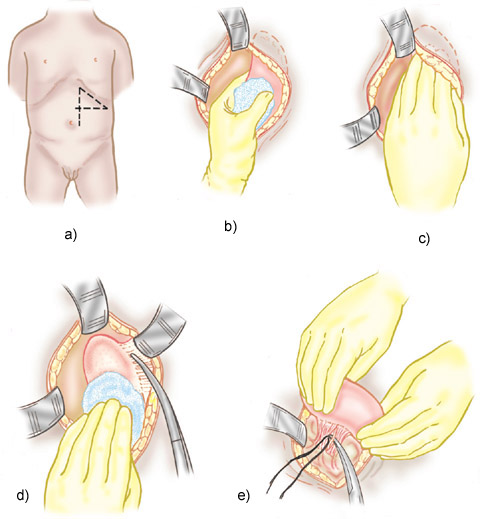
Esplenectomía: a) Trazo de las incisiones más comunes de acuerdo con la preferencia de cada caso. b) Identificación y toma del polo inferior del brazo mediante una gasa delgada y húmeda. c) Palpación del bazo y de sus adherencias en busca del ligamento frenoesplénico. d) Disección del peritoneo esplénico, incluso del que a veces lo une a la tuberosidad gástrica, a la cola del páncreas y al colon. e) Ligaduras de cada uno de los bazos del pedículo esplénico y de los bazos supernumerarios.
|
|
Estallamiento esplénico. Sus lesiones se ubican en tercer lugar de frecuencia con respecto a las vísceras abdominales. Cuando la clínica muestra signos de hemorragia masiva y la imagenología lo comprueba, la esplenectomía es salvadora. Se calcula que el 80% de los descesos ocurren en el sitio del accidente o durante su traslado. Las lesiones de grados del I al IV pueden ser manejadas médicamente. Evaluación clínica constante; determinación de Hb, hematrocito, amilasa y lipasa, transaminasa y bilirrubinas, TAC, ultrasonido FAST, FAST modificado, ultrasonido Doppler. |
|
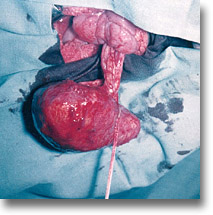
Ectopía esplénica. Bazo pélvico con torsión de su largo pedículo, reconocido por laparotomía exploradora, en el caso de abdomen agudo. |
La incidencia de esta vasculopatía no es despreciable en el campo pediátrico. La vena porta tiene por afluentes la vena esplénica y las venas mesentérica superior e inferior, que a través de ramificaciones pasan por el hígado y envían su contenido a la vena cava inferior; el bloqueo circulatorio en un sistema producirá hipertension y sus consecuencias colaterales. Hay tres causas fundamentales que pueden ocasionar trastornos hemodinámicos a la altura de la vena porta: la cirrosis hepática consecutiva a infección intrauterina, neonatal o posnatal (hepatitis viral, tóxicos y estasis del árbol biliar); las malformaciones congénitas del sistema porta (valvas, estenosis, acodamientos), y, por último, la trombosis del sistema porta (onfalitis, flebitis de la vena umbilical por cateterismo o causa desconocida).
Se distinguen el bloque intrahepático y el extrahepático; el extrahepático se divide, a su vez, en prehepático, como su nombre lo indica, se produce dentro del órgano (cirrosis posnecrótica y fibrosis primaria del hígado). El bloqueo extrahepático se manifiesta en la vena porta, y en el niño casi siempre es prehepático por trombosis de la misma o de sus tributarias; en contadas ocasiones corresponde a la variedad poshepática (trombosis de las venas hepáticas o síndromes de Bud-Chiari y granulomatosis nutricional).
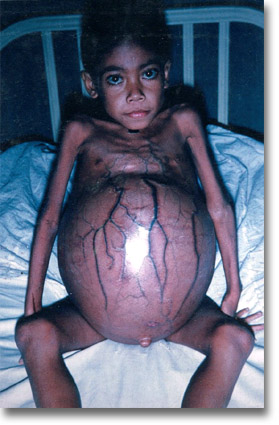
Es común distinguir a la hipertensión porta cuando se presentan simultáneamente esplenomegalia, ascitis y red venosa colateral abdominotorácica; los datos de insuficiencia hepática son secundarios. La esplenomegalia es mucho más frecuente en el bloqueo extrahepático y, al parecer, es el signo más constante; además en parte es la responsable de los datos del hiperesplenismo con anemia. La circulación colateral abarca hasta las tegumentarias externas torácicas y epigástricas; la red venosa colateral en forma de medusa del adulto no es común en el paciente pediátrico; esta circulación colateral se manifiesta clínicamente, y de manera muy importante, por hemorragias del tracto digestivo, dentro de las que destaca al hematemesis sobre la melena.
Las ascitis de mayor o menor grado depende en parte el tiempo de evolución (menor cuando se establece la circulación colateral) y es más precoz y notoria en el bloqueo intrahepático, según la disproteinemia; en el bloqueo poshepático el líquido de ascitis llega a acumularse en cantidades considerables, lo que les da a estos pequeños un aspecto grotesco. La alteración de las pruebas hepáticas se manifiesta más en las obstrucciones intrahepáticas, pero en algunos casos se combina con el bloqueo extrahepático puro. La hepatomegalia puede estar presente, a su vez, en la obstrucción intrahepática, y puede coexistir la visceromegalia hepatosplénica; ambos factores se consideran en la selección del paciente quirúrgico.
Si un niño vomita sangre fresca, o parcialmente digerida, y está en condiciones de estudiarse, la esofagografía resultará útil mientras sea positiva; si en tales circunstancias el esofagograma no revela várices, la sospecha deberá permanecer, toda vez que un porcentaje cercano al 25% de niños con várices no se registra radiológicamente. La esofagoscopia y la esofagografía realizadas por un experto aportan mayores porcentajes diagnósticos y sirven de base al tratamiento.
|
Bloque posthepático en un caso de síndrome de Bud-Chiari. Cirrosis hepática. Malformaciones congénitas y trombosis de la vena porta, son importantes etiologías de la vasculopatía portal. |
|
|
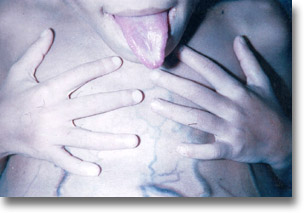
Vasculopatía portal. La hipertensión porta ocasiona lengua, manos y uñas violáceas y una red venosa colateral tegumentaria muy notoria. Pensar en la anastomosis esplenorrenal términolateral de Clatworthy-Boles o en la esplenorrenal lateral de Cooley. |
|
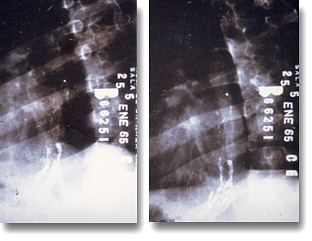
Esofagograma que muestra irregularidad de los pliegues por várices en el tercio inferior, consecutivas a la hipertensión portal. |
|
|
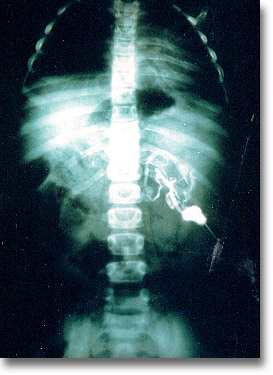
Esplenoportografía. Para la esplenomegalia y hepatomegalia de etiología incierta. El material opaco inyectado previa medición de la presión esplénica manifiesta cierto grado de hipertensión. ¿Corto circuito esplenorrenal, mesocava y portacava? |
|
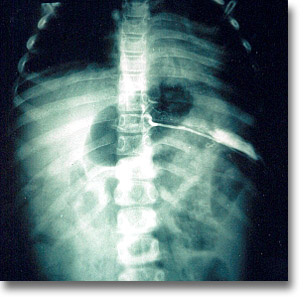
Acigografía en hipertensión porta. (Bloqueo intrahepático y extrahepático; el extrahepático se divide en prehepático y poshepático). Esplenomegalia, ascitis, red venosa colateral tóraco-abdominal. Cifras superiores a 250 mm de agua indican hipertensión portal. |
|