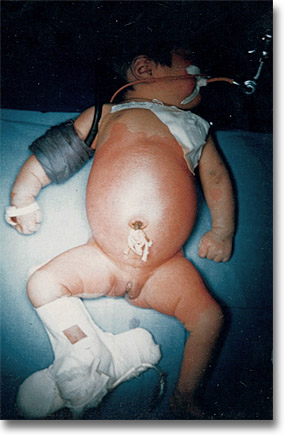
Atresia del yeyuno. La total y gran distensión abdominal, el vómito biliar o meconial y la ausencia de evacuaciones es su triada característica.

|
Atresia del yeyuno. La total y gran distensión abdominal, el vómito biliar o meconial y la ausencia de evacuaciones es su triada característica. |
|
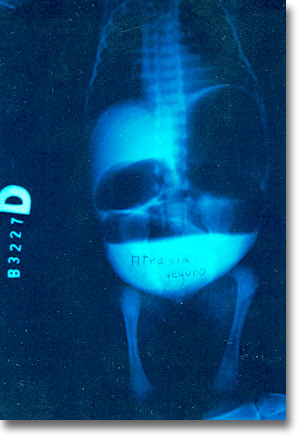
Atresia yeyunal. Grandes globos aéreos y abajo una cavidad sin aire. |
|
|
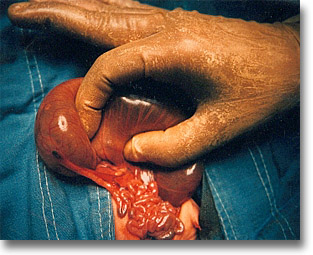
Atresia yeyunal. Gran distensión del segmento supraestenótico que contrasta con el intestino distal al cual está unido por una banda fibrosa (atresia II). El extremo de la bolsa ciega exhibe ya gangrena isquémica. |
|
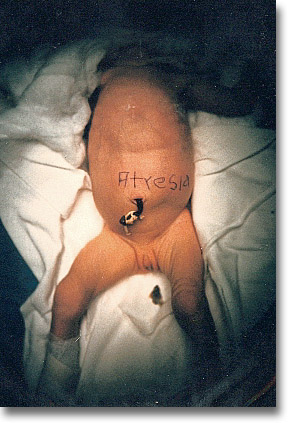
Atresia ileal. Son oclusiones con su magna representación (vómitos, distensión generalizada, carencia de evacuaciones). Como en este caso hay vestigios de peristaltismo de lucha. |
|
|
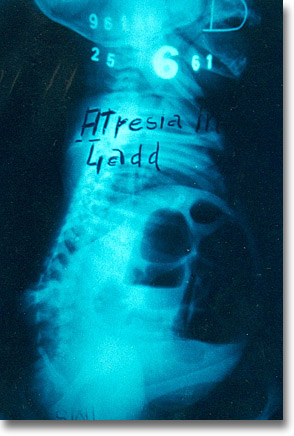
Atresia ileal y Ladd no son infrecuentes. Dominan dos burbujas y la ausencia de aire en pelvis. |
|
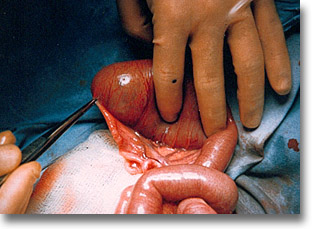
Atresia ileal. El yeyuno está insuflado y una pequeña cuerda fibrosa está intermedia entre el ileo supra e infraestenótico. Por ser mayor la diferencia de calibres de 4:1, la anastomosis será latero-lateral. |
|
|
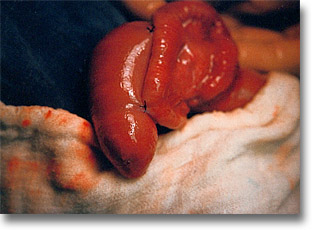
Puntos de aproximación para iniciar la entero-enteroanastomosis isoperistáltica. Previa insuflación del segmento distal con aceite y aire. |
|
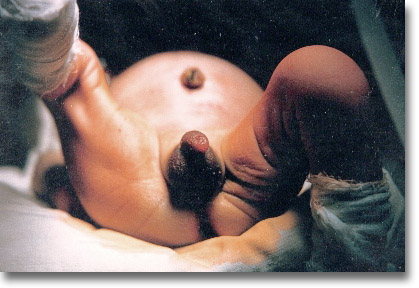
Oclusión por atresia ileal. Obsérvese el gran abombamiento del abdomen. Se ha cortado el cordón umbilical. |
|
|
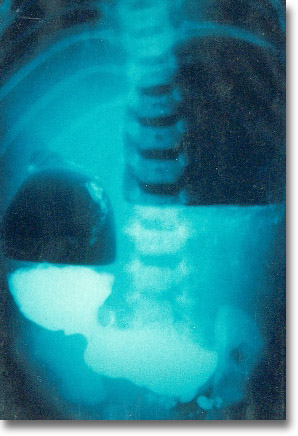
Atresia ileal. Sus grandes burbujas. Detención del bario en íleon |
|
|
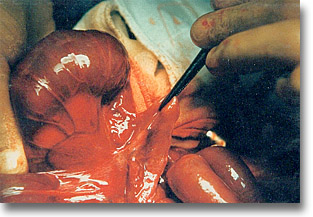
Atresia ileal III. Los segmentos finales están separados entre sí por varios centímetros. Sin embargo, por ser la diferencia de calibres cercana al 4:1 podrá intentarse la anastomosis término-terminal con incisión oblicua del extremo atrésico seleccionado. |
|
|
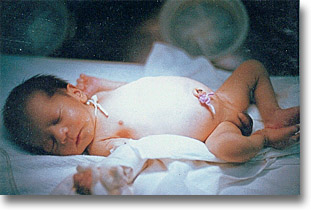
Atresia de la encrucijada ileocecal o atresia ileal distal. Habrá que elegir en cada caso entre la entero-enteroanastomosis término-terminal, latero-lateral (variantes) o la exteriorización por Mikulicz (íleon distal y bolsa ciega unidos por la sutura entre ambas porciones exteriorizadas y posteriormente pinzadas por la pinza de forcipresión). |
|
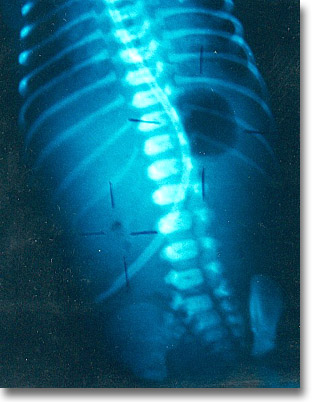
Atresia intestinal en "cuentas de rosario". Sólo una burbuja grandes y otras pequeñas satélites. La sonda aspirante es empujada peligrosamente. |
|
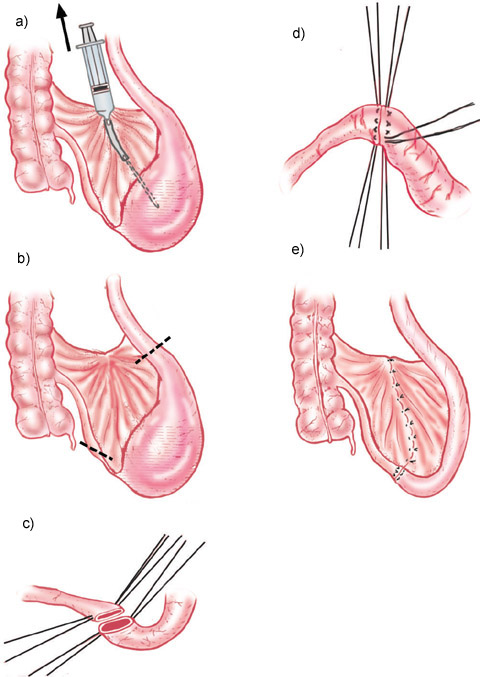
PIE DE LAMINA
Atresia de intestino delgado: a) aspiración transmesentérica (jeringa, tubo de hule flexible y aguja) de la bolsa ciega intestinal; b) secciones oblicua y transversal en las porciones sanas del intestino, a fin de extirpar la bolsa atrésica; c) puntos de seda colocados a las 12 y a las 6 en cada boca anastomótica para el afrontamiento; d) puntos en "U" abarcando los tres planos; e) cierre del ojal mesentérico.
|
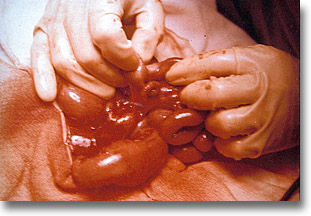
Atresia de la encrucijada ileocecal. La estenosis se encuentra en el ciego hipoplásico. |
Perforación, neoplasias, agangliosis y duplicación
|
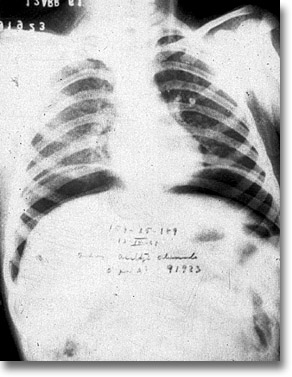
Perforación por fiebre tifoidea. La Eberthela licúa las placas de Peyer. Aire subdiafragmático. Antecedentes clínicos de salmonelosis. |
|
|
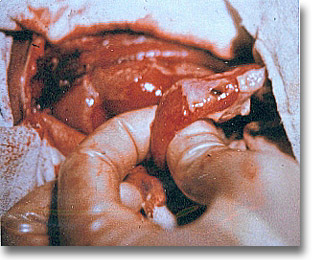
Perforación ileal por tifoidea, aproximadamente a 20 cm de la válvula ileocecal, después de la segunda semana. Aire subdiafragmático (imágenes semilunares sub-diafragmáticas, líquido libre, opacidad pélvica y niveles hidroaéreos). |
|
|
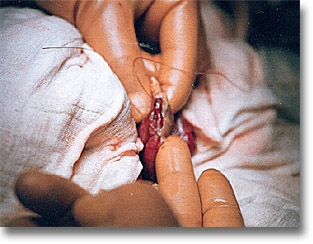
Perforación tifóidica. Laparotomía pararrectal baja derecha, natas serofibrinosas, orificio en el borde antemesentérico aproximadamente a 30 cm de la válvula ileocecal. Antecedentes febriles y en lo que se cree convalescencia estable y aparece dolor en el bajo abdomen, fiebre, engatillamiento de extremidades y signos peritoneales con borrramiento del área hepática. |
|
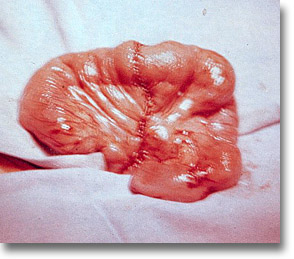
Perforación tifóidica. En ocasiones se impone la resección de aproximadamente 10 cm de íleon y la entero-enteroanastomosis término-terminal. Correcto cierre del meso. |
|
Perforación ileal tífica. Se muestra la lisis de las placas de Peyer seguramente por la participación de otros agentes infecciosos (Klebsiella) que justificaron la resección. |
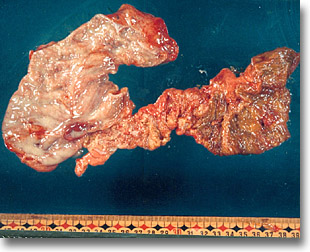
|
|
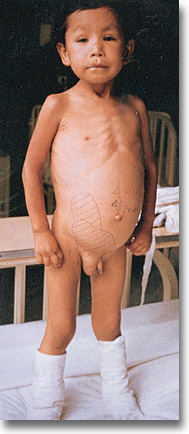
Linfosarcoma de intestino delgado. Aproximadamente la mitad de todos los linfosarcomas del niño se originan en el abdomen. El 70% tiene predilección por el íleon. Tumor parcialmente desplazable, indoloro y de consistencia leñosa. Estado general muy afectado. |
|
Linfosarcoma de íleon que progresa por el trayecto inguinal. La topografía externa presenta curvaduras que corresponden a los ganglios linfáticos. El tumor, el dolor, la tendencia hemorragípara y el decaimiento están presentes. |
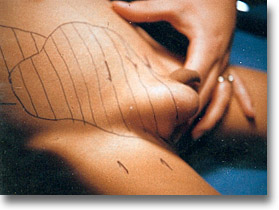
|
|
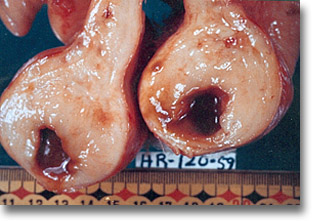
Linfosarcoma de íleon. Invasión del íleon que disminuyó la luz intestinal provocando un síndrome oclusivo tumoral. |
|
Linfosarcoma del íleon y de la encrucijada ceco-apendicular. ¿Linfoma no Hodgkin? |
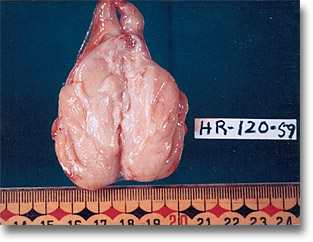
|
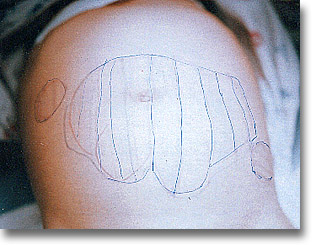
|
Linfoma no Hodgkin Burkitt. Llega a producir cuadros de abdomen agudo. Predominan las células linforreticulares no diferenciadas, de patrón más generalizado y una mayor tendencia a desarrollar leucemia. |
|
Linfosarcoma. Placa lateral que muestra en la pielografía descendente la masa tumoral desubicando a las conjunciones pieloureterales y al colon. |
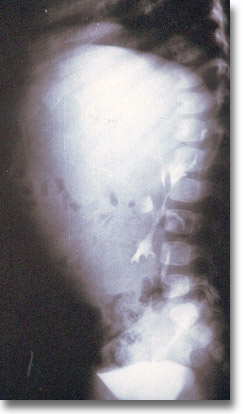
|
|
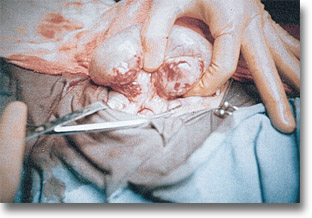
Linfosarcoma de intestino delgado. Quimioterapia neoadyuvante (previa a cirugía). Clínica, imagenología, biopsia. Consistencia leñosa del íleon y de los ganglios cercanos. |
|
Linfosarcoma de intestino delgado. Son comunes los ganglios amarillentos no siempre acuminados como en este caso y repartidos en el peritoneo y sus mesos. Es útil la exéresis de ellos. |
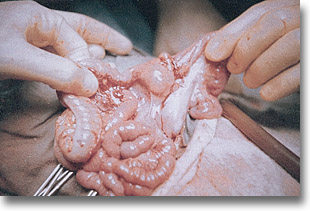
|
|
|
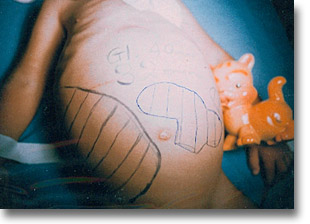
Linfosarcoma con tumoraciones ganglionares cuya proyección topográfica festoneada es característica. Localizar el compartimiento anatómico y la edad del niño ayudan en la presunsión diagnóstica. El síndrome de "ocupación intrabdominal" (masas abdominales) requieren de acuerdo a posibilidades: urografía excretora, ultrasonido o doppler a color, tomografía computada, resonancia magnética, gammagrafía radioisotópica, angiografía, marcadores biológicos, biopsia por aspiración, previa buena clínica pediátrica. |
|
Pielografía descendente que muestra excreción normal con masas tumorales laterales y superiores en el linfoma indiferenciado de Burkitt. Existe también un linfoma indiferenciado tipo no Burkitt. Dolor, vómito, crisis obstructivas intestinales, fiebre y gran afectación del estado general. |
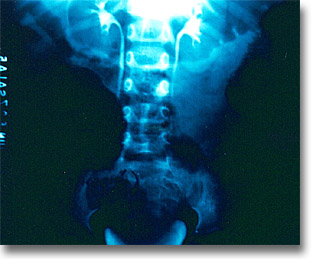
|
|
Burkitt. La cirugía está indicada (extirpación del conglomerado tumoral). La quimioterapia y la radioterapia son necesarias en el pre y posoperatorio de acuerdo a los estadios de las biopsias. |
Invaginación, onfalomesentérico, Meckel, bridas y vólvulus
Algunos pediatras comentan que hacen el diagnóstico por teléfono, cuando después de haber controlado durante unos meses a un niño eutrófico, de pronto la madre les informa que su hijo tiene dolor intenso, se ha puesto pálido y presentó una evacuación como gelatina de grosella. Efectivamente, la intususcepción es uno de los procesos oclusivos más frecuentes del lactante, que se presenta entre los 3 y 14 meses; es más común alrededor de los ocho meses y en los lactantes bien nutridos.
El dolor intenso, tipo cólico, es el síntoma más llamativo por sucederse después de un estado de buena salud y deja al niño decaído y aletargado, para volverse a presentar con más frecuencia. Durante el dolor el niño se pone rojo, flexiona sus piernas y emite un llanto intenso, mientras que en la fase indolora se torna pálido y sudoroso.
El vómito aparece poco después de iniciados los episodios dolorosos en virtud del establecimiento mecánico de la oclusión; sin que lleguen a ser llamativos, casi siempre estarán presentes y podrán ser gástricos o intestinales.
Los familiares refieren que el niño ha defecado moco mezclado con sangre y lo comparan con la gelatina de color rojo claro. Esto no es más que la manifestación del bloqueo que ocasiona trastornos circulatorios y su consiguiente trasudado serohemático, que al mezclarse con el moco producido por la irritación cólica dan a estas deyecciones el aspecto bien conocido de "gelatina de grosella".
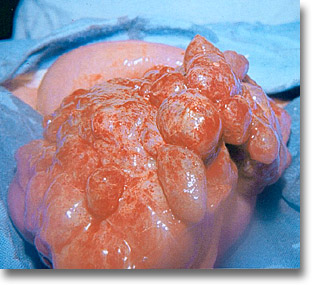
El niño, aunque irritable, permanece en los entreactos dolorosos tranquilo y es posible efectuar la palpación, por ser este proceso de los pocos oclusivos en quienes la distensión no se hace presente. El abdomen, generalmente blandujo, permite apreciar la tumoración similar a una "morcilla" que se sitúa, en el hipocondrio derecho (un poco abajo, afuera o adentro), indolora, dura y desplazable. Por lo general, se recurre a la exploración periódica para cerciorarse de su presencia. Como el intestino ha acortado su longitud, en lugar de existir un ángulo existe una cuerda hacia el epigastrio y dicha fosa se sentirá vacía (signo de Dance).
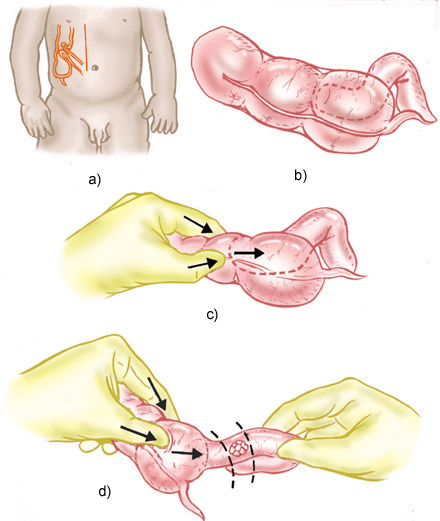
Invaginación intestinal; a) trazo de una incisión paraumbilical derecha, en un caso de invaginación ileocólica, que es más frecuente. b) Introducción del íleon en el ciego. c) Suave compresión manual del ciego en dirección al íleon (no traccionar el íleon). d) En las desinvaginaciones tardías no es infrecuente la presencia de lesiones isquémicas que requieran su exéresis y la práctica de una enteroanastomosis.
|
Invaginación intestinal. Muestra la predilección por el sexo masculino. Dolor intenso sorpresivo, en un lactante eutrófico y evacuación como gelatina de grosella invocan el colon por enema cuyo tránsito detenido simula "pinza de cangrejo" o "copa de champagne". Por imagenología ultrasónica la imagen de "dona". |
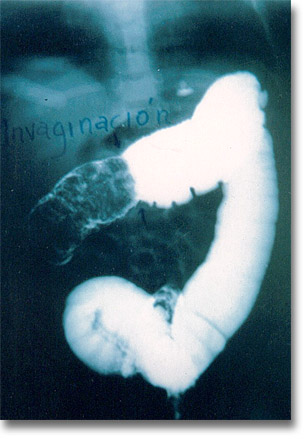
|
|
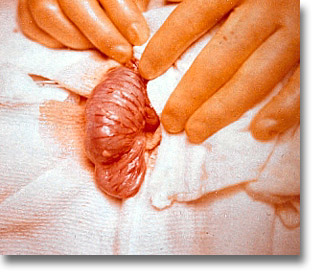
Intususcepción y su morcilla. Yeyuno ileal con buena circulación parietal. Se había intentado la desinvaginación por enema baritado controlado (reducción hidrostática por sulfato de bario al 1:3 con solución salina). |
|
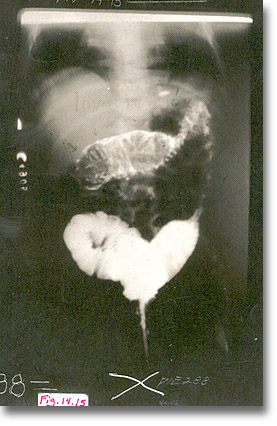
Invaginación del íleon dentro del ciego y ambas dentro del colon. Extremo en "pinzas de cangrejo" o de "copa de champagne". La palpación mostró la vacuidad de la fosa ilíaca derecha (signo de Dance). La palpación bimanual detectó la morcilla. El dedo quedó impregnado de moco como "jalea de grosella". Niños robustos en lo general. Si se usara ultrasonido, se obtendría también una alta especificidad diagnóstica (diana, pseudoriñón). |
|
|
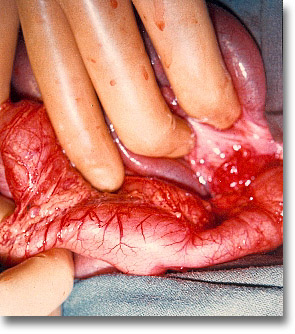
Invaginación íleo-íleo-cecal. Es la más frecuente. Nótese la tumoración. Falla de la reducción por presión hidrostática. La taxis de abajo hacia arriba desinvagina el intussuceptum del intussuscipiens. La cirugía da mayor tranquilidad hasta en el 95% de los casos. |
|
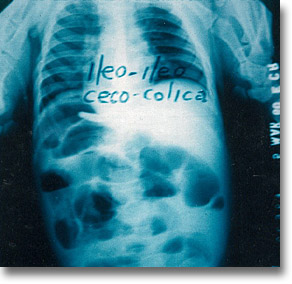
La intususcepción es uno de los procesos oclusivos que no da distensión abdominal. La placa simple muestra niveles, burbujas y engrosamiento interasas. La exploración clínica es diagnóstica con frecuencia. Un experto, dicen, hace el diagnóstico telefónicamente. |
|
|
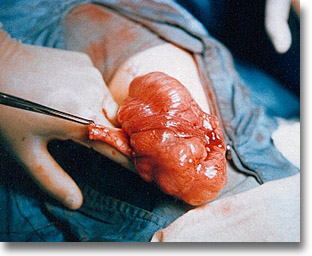
Invaginación íleo cecocólica. El moco adherido al guante de la palpación bimanual es como "gelatina de grosella". No fue posible la desinvaginación por taxis. Entero-enteroanastomosis previo corte oblícuo del íleon. |
|
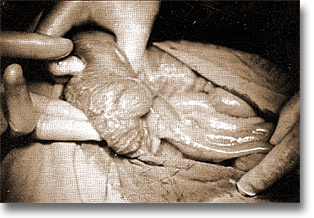
Invaginación ileo cecocólica, al parecer sin transtornos isquémicos notorios. Se inicia la maniobra de taxis retrógrada exprimiendo gentilmente el contenido de la morcilla. |
|
|
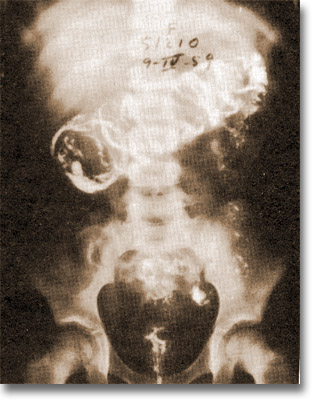
Invaginación ileo-cecocólica. Se aprecia en el vaciamiento opaco en el colon transverso, el signo de "resortes de tambor de cama". |
|
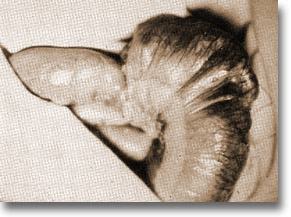
Intususcepción ileo cecocolocólica. Apréciese la morcilla sin alteración vascular. Taxis curativa (de colon a íleon). |
|
|
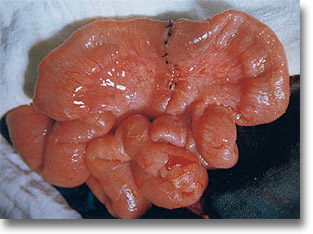
Entero-enteroanastomosis de invaginación ileo ileocecocolocólica. Cierre del ojal mesentérico. Hubo problemas vasculares en 15 cm del íleon terminal. |
|
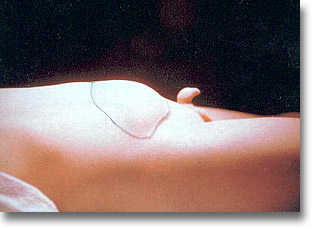
Duplicación del intestino delgado con fijación antimesentérica. Tumoración, melena y sub-oclusiones. |
|
|
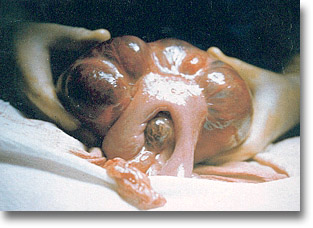
Duplicación del intestino delgado con las adherencias a ambos lados mesentéricos. |
|
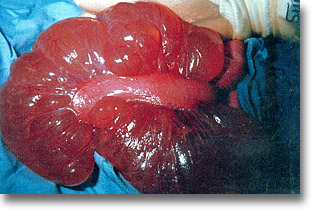
Duplicación de intestino delgado (yeyuno-ileal) que semeja divertículos quísticos a tensión. |
|
|
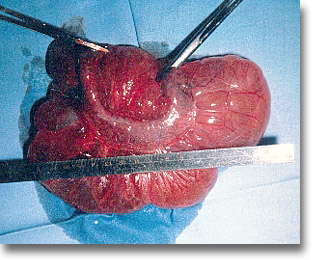
Duplicación de intestino delgado. La habitual es la resección con entero-enteroanastomosis. Nótese la adherencia mesentérica. |
|
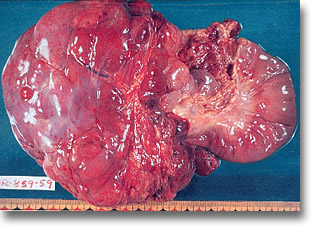
Leiomiosarcoma intestinal. El cuadro clínico corresponde al del síndrome de ocupación intrabdominal. Apréciese el íleon resecado por el cuadro de obstrucción intestinal. |
|
|
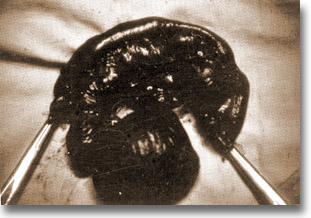
Duplicación ileal. Apréciese la dilatación tubular y la sacular en los que ya existen problemas vasculares. |
|
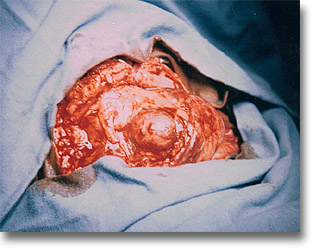
Duplicación quística yeyunal. Los antes llamados quistes enterógenos, tienen músculo liso, membran similar a la de alguna parte del tracto digestivo y están íntimamente anexadas a éste. |
|
|
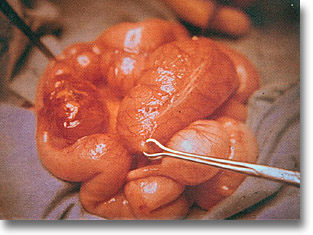
Doble duplicación ileal. Más frecuentemente reconocida antes de los 3 años, por dolor, melena u oclusión intestinal. |
|
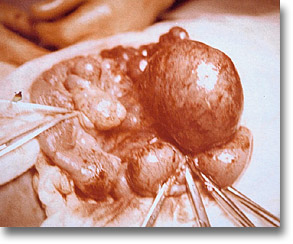
Quiste de duplicación ileal. Las radiografías muestran una masa rechazante del intestino. La laparotomía localiza la duplicación en el borde mesentérico. |
|
|
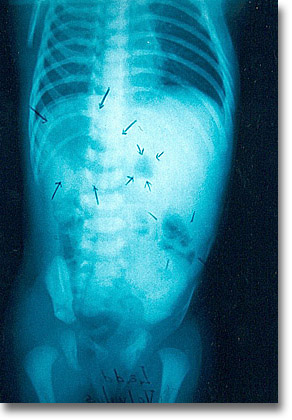
Vólvulus. Placa simple. El estómago y el duodeno están dilatados. Pequeñas burbujas aéreas diseminadas. |
|
|
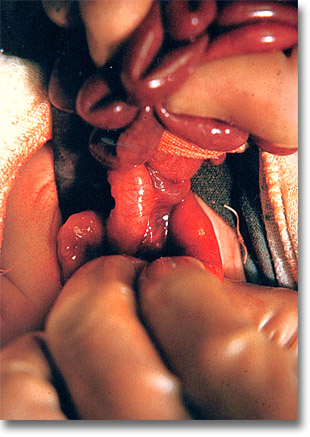
Vólvulus. Una vez que el paquete de asas ha sido parcialmente girado en sentido contrario a las manecillas del reloj, se esperará a que el intestino congestionado recupere su color rosado. |
|
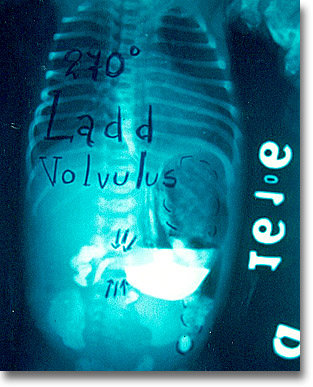
En este vólvulus de 270° se aprecia por la ingestión baritada, dilatación del estómago y obstrucción duodenal. Siempre después de corregido el vólvulus deberá seccionarse la brida ceco-renal y otras. |
|
|
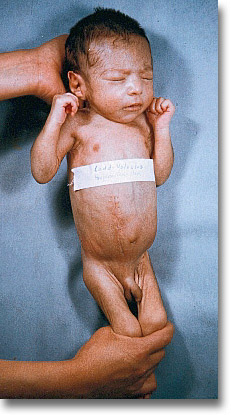
Vólvulus. Este pequeño muestra una amplia cicatriz pararectal baja derecha. Su motivo fue la presencia de múltiples vicios de coalescencia peritoneal que fue necesario corregir, así como la perforación del íleon. |
|
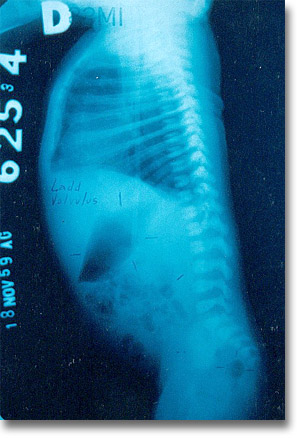
Vólvulus. Placa simple lateral muestra la dilatación gástrica y las burbujas aéreas diseminadas incluso en recto, lo que descartaría la atresia. |
|
|
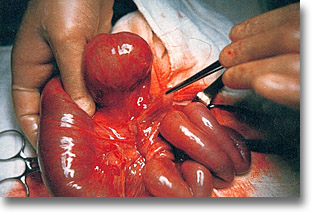
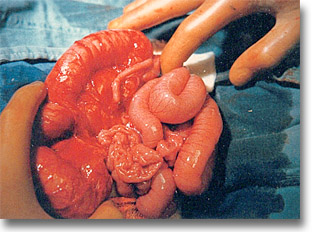
Vólvulos del intestino medio. Al abrir cavidad se encuentran las asas delgadas a la derecha y el colon ascendente no es visible. Se muestra la base del mesenterio y el enrollamiento de asas en el sentido de las manecillas del reloj. |
|
Vólvulus. La radiografía simple en el recién nacido muestra la dilatación gástrica. La exploración quirúrgica comprobó la mal fijación del intestino medio. |
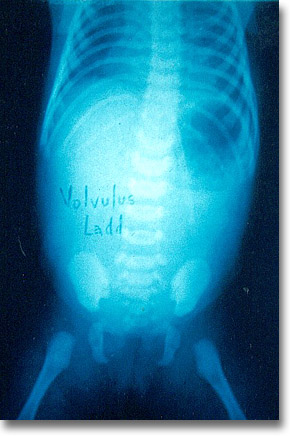
|
|
Vólvulus del intestino medio. Algunas asas empiezan a insuflarse y el ciego es transferido a la izquierda. Se aplicó ya la solución de nitrofurazona. |
|
Agangliosis de intestino delgado. Peristaltismo de lucha en todo el abdomen, siendo más notorio en hemiabdomen superior. Material plástico-moldeable en el lumen intestinal. |
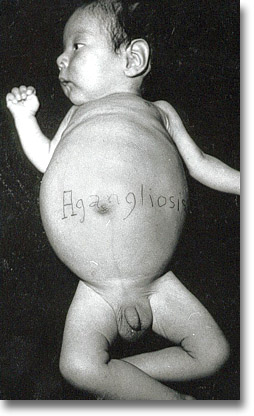
|
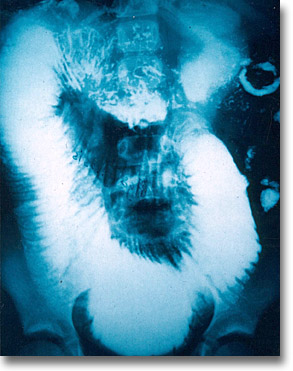
|
Agangliosis del intestino delgado. Entidad rara que procura la dilatación del duodeno, yeyuno e íleon, la distensión, la constipación y la anorexia. |
|
Agangliosis del intestino delgado. Piezas que muestran la porción distal del duodeno y gran parte del yeyuno llenadas con suero. |
|
|
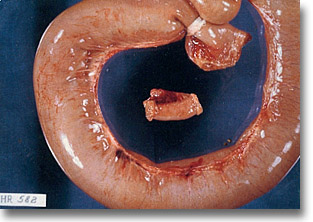
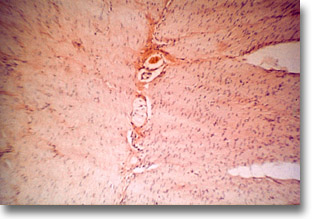
Agangliosis de intestino delgado. La tinción argéntica comprobó en una amplia zona, la ausencia y la disminución con vacuolización de los plexos mientéricos de Auerbach y de los submucosos de Meissner. |
|
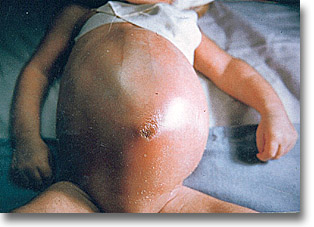
Peritonitis por gangrena onfalomesentérica. Piel distendida, roja, lustrosa, periumbilical. Onfalitis. |
|
|
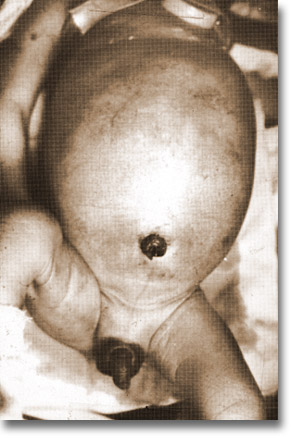
Peritonitis meconial. Abdomen globoso y dureza empastada del contenido abdominal en un neonato. |
|
Conducto onfalomesentérico infectado. La fístula onfalo-ileal prolapsó a través del ombligo. Obstrucción intestinal en el lugar de la comunicación. Distensión de asas. |
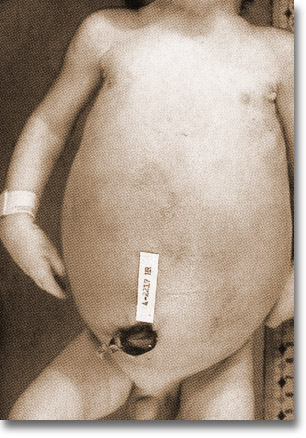
|
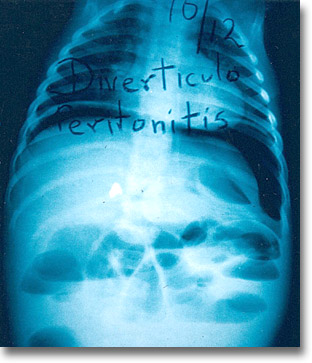
|
Conducto onfalomesentérico con obstrucción de la boca umbilical por gangrena isquémica e infección. Gas infradiafragmático, niveles y engrosamiento de asas, que ocasionó su perforación. Cuadro de abdomen agudo en un neonato. |
|
Precisa la resección intestinal y del ombligo. Estas fístulas ónfalo-ileales suelen desprender meconio o gas si no están infectadas. |
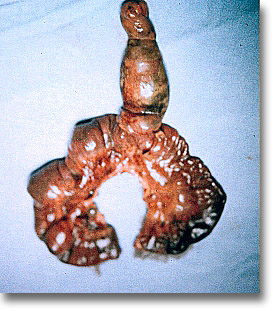
|
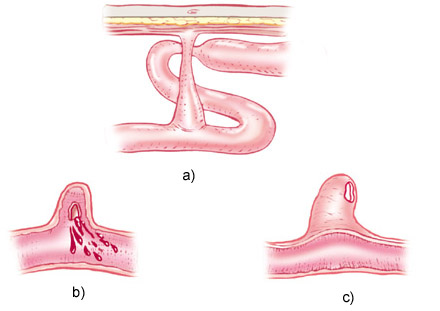
Complicaciones principales del divertículo de Meckel: a)obstrucción; b) hemorragia y c) perforación.
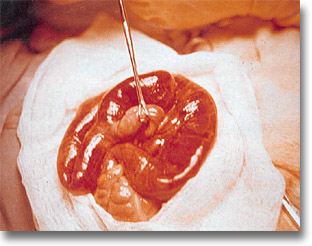
|
Absceso en Meckel en un lactante menor. Síndrome de abdomen agudo. El divertículo inflamado con las características de un síndrome de Celso. |
|
Meckel. No es infrecuente su hallazgo en intervenciones de otra etiología. Se recomienda su extirpación en este tiempo quirúrgico si las condiciones lo permiten. |
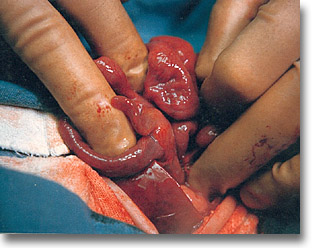
|
|
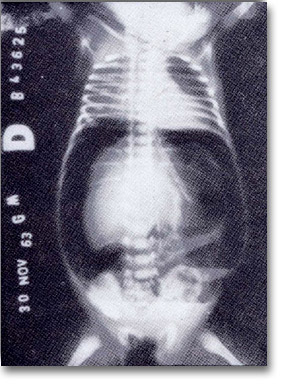
Meckel. Perforación. Neumoperitoneo con desplazamiento de vísceras hacia abajo y al centro. La gran y similar cantidad de aire se asemeja a la perforación gástrica. |
|
Perforación Meckel con mucosa gástrica aberrante. El orificio es circular como en sacabocado. |
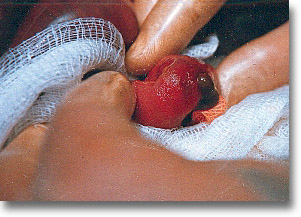
|
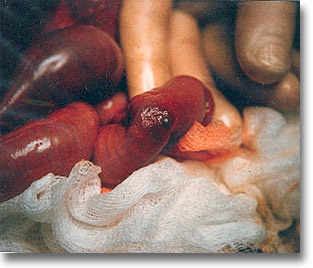
|
Perforación Meckel. Se parecen entre sí, pero algunas muestras como en este caso, muestran mayor laceración circundante y mayor compromiso circulatorio por un vólvulus concomitante. |
|
En ocasiones el divertículo de Meckel es un hallazgo quirúrgico. Su resección es necesaria. ¿Cirugía laparoscópica? |
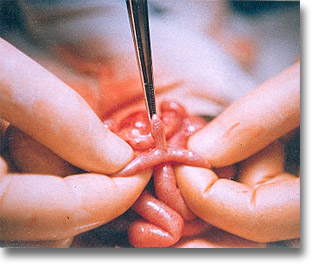
|
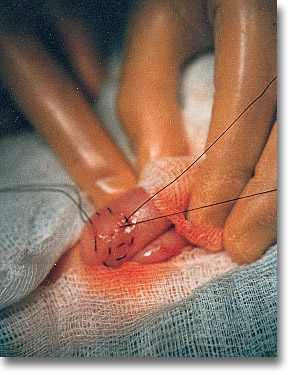
|
La sutura del Meckel es posible por doble jareta invaginante. |
|
Meckel sugiriendo duplicación intestinal. La oclusión, la perforación y la discreta pero constante hemorragia como en este caso son anunciadoras de su presencia. |
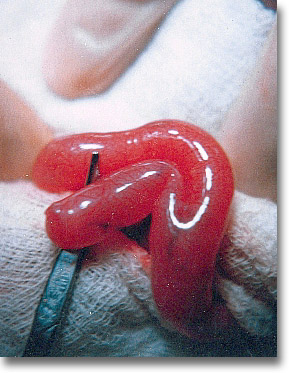
|
|
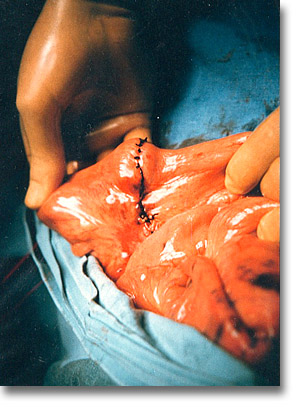
La entero-enteroanastomosis para resección del Meckel es necesaria, cuando la biopsia transquirúrgica muestra tejido aberrante más allá de su base de implantación ¿Gástrico, pancreático, otros? |
|
Obstrucción intestinal por una brida que tiene como punto de partida al divertículo de Meckel. |

|
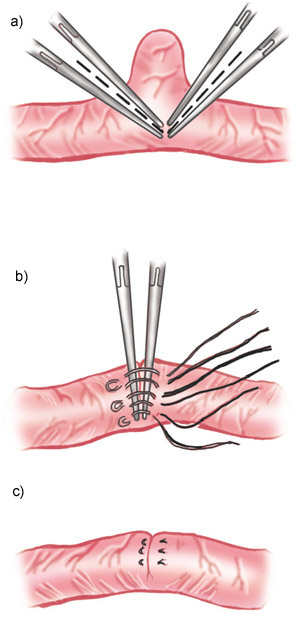
Exéresis del divertículo de Meckel: a) Entre dos pares de pinzas de intestino o de Kocher, dirigidas oblicuamente y convergiendo casi en el borde mesentérico, se extirpa el divertículo mediante bisturí eléctrico o de hoja. b) Las pinzas se aproximan casi paralelamente y se colocan punto en "U". c) Sutura terminada; con las puntas de los dedos pulgar e índice se examina la anastomosis con un suave movimiento de vaivén.
|
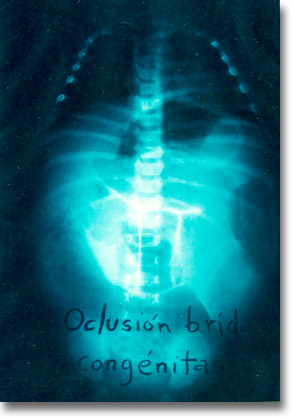
Bridas congénitas. Diagnosticadas más frecuentemente antes de los 4 años. Radiológicamente se muestran como síndrome oclusivo. |
|
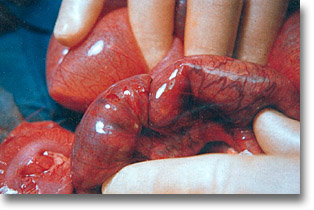
Oclusión por brida congénita a nivel ileal. La brida estrangula (surco) un segmento intestinal. Recordar que el conducto de Arancio conducía la sangre arterial umbilical a la vena cava inferior (ligamiento venoso del hígado). |
|
|
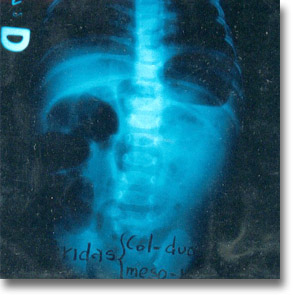
Brida colo-duodenal y mesocólica. La cuerda fibrosa ocasionó un síndrome oclusivo con dos grandes burbujas distanciadas. |
|
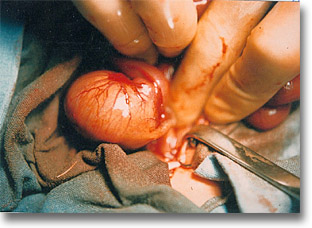
Brida colo-renal. El cordón fibroso grueso ocluye al ciego y al duodeno. |
|
|
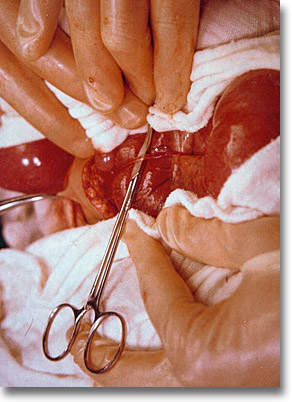
Brida congénita delgada que discurre del ombligo rumbo al ligamento suspensorio hepático, ocluyendo asas intestinales. La vena umbilical se transforma en el ligamento redondo del hígado. |
|
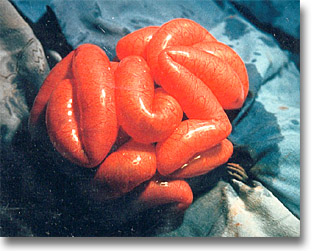
Insuflación intestinal después de la sección de la brida. Buen aspecto circulatorio de las asas. |
|
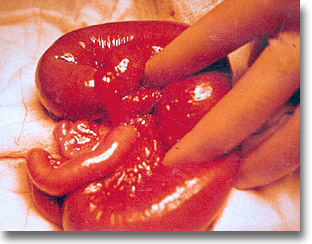
|
Brida mesentérica gruesa con vasos en su interior que ocluía asas delgadas. |